Блог врача
Что содержат противозачаточные таблетки?
Одним из самых распространенных и надёжных способов контрацепции являются противозачаточные таблетки, не представляющие угрозы женскому организму и решающие многие женские проблемы. Вред противозачаточных таблеток не так уж и велик, как думают многие женщины.
В состав современных противозачаточных таблеток входит маленькое количество гормонов при почти 100 процентной гарантии защиты от беременности. Эстроген и прогестаген – вот два основных компонента противозачаточных таблеток. Их дозировка и комбинации в различных химических контрацептивах разные. Поэтому, необходимо правильно подбирать дозу, а также время и частоту приема, чтобы вред противозачаточных таблеток был минимален.
Как действуют противозачаточные таблетки?
Комбинированные противозачаточные таблетки, во-первых, предотвращают овуляцию, во-вторых, затрудняют попадание сперматозоидов в матку, а также препятствуют оплодотвореннной яйцеклетке прикрепиться к стенкам матки.
Существуют монофазные и трехфазные противозачаточные таблетки. Монофазные препараты имеют одинаковый состав вне зависимости от дня цикла, а трехфазные имеют разное содержание гормонов. Разумеется, и вред противозачаточных таблеток этих двух классов различен. Особый вид противозачаточных таблеток – мини-пили. Они не содержат эстроген.
Какой вред противозачаточных таблеток может быть причинен?
Несмотря на свой положительный эффект, многие женщины опасаются принимать химические контрацептивы вследствие устоявшихся мифов о том, какой вред противозачаточных таблеток может быть причинен.
Существует несколько распространенных мифов о противозачаточных таблетках, которые не имеют под собой четких оснований.
«Противозачаточные таблетки приводят к быстрому увеличению веса»
Этот миф самый популярный. Эстроген, содержащийся в противозачаточных таблетках, приводит к накоплению жидкостей в тканях, что увеличивает вес тела на 1-2 кг. Однако, это не жировые отложения, а просто жидкость в тканях. В результате может появиться целлюлит. Это единственный возможный вред противозачаточных таблеток в этой ситуации.
Однако, это не жировые отложения, а просто жидкость в тканях. В результате может появиться целлюлит. Это единственный возможный вред противозачаточных таблеток в этой ситуации.
«Применение противозачаточных таблеток приводит к появлению рака».
На самом деле многие противозачаточные таблетки предотвращают овуляцию, что наоборот уменьшает риск возникновения воспалительных процессов.
«Противозачаточные таблетки приведут к появлению угревой сыпи»
Привыкание к химическим контрацептивам может привести к излишней жирности на лице. Это и есть небольшой вред в данном случае. Если это не проходит, то нужно проконсультироваться со своим врачом и сменить препарат. Кроме того, в состав химических контрацептивов вход дроспиренон, который устраняет проблемы с кожей. Обычно противозачаточные таблетки оказывают положительное воздействие на кожу, прыщи и угревая сыпь проходят.
«Долгое применение противозачаточных таблеток может привести к бесплодию».
Противозачаточные средства не влияют на возможность женщины иметь детей. Просто после окончания приема препарата организм женщины проходит адаптацию в течение нескольких месяцев.
«При постоянном приеме противозачаточных таблеток необходимы паузы».
Паузы делать не нужно. Перерыв, напротив, может привести к нежелательной беременности, при этом устоявшийся цикл собьется. Противозачаточные таблетки можно принимать несколько лет даже десятилетний без всяких перерывов.
-
При приеме химических контрацептивов нужно обязательно обратить внимание на следующее:
-
Первые три месяца приема противозачаточных таблеток возможны выделения между менструациями.
-
Если вдруг забыли принять препарат, то, как только вспомните – принимайте. Пусть даже получится, что вы приняли в день 2 противозачаточные таблетки.

-
При применении антибиотиков может снизиться эффективность противозачаточных таблеток.
-
Если в течение нескольких часов после принятия препарата началась диарея, то нужно принять еще одну противозачаточную таблетку.
-
Противозачаточные таблетки не влияют на здоровье и развитие ребенка.
Женщинам старше 35 лет, и при этом курящим, не рекомендуется принимать химические контрацептивы. Возникает риск появления тромбов и в этом случае вред противозачаточных средств может проявиться в полной мере.
«Противозачаточные таблетки превратили мою жизнь в кошмар»
Миллионы женщин принимают противозачаточные таблетки, и многие вполне довольны. Впрочем, бывают случаи, когда эти таблетки оказывают пагубное влияние на психику.
Впрочем, бывают случаи, когда эти таблетки оказывают пагубное влияние на психику.
Вики Спратт, заместитель редактора интернет-издания The Debrief, рассказывает, как она годами боролась с депрессией, тревожностью и паническими атаками, пытаясь правильно подобрать себе препараты.
Как все начиналось
Я вместе с мамой пришла к своему участковому врачу с жалобой на то, что у меня месячные не заканчиваются уже три недели. Она порекомендовала мне противозачаточные таблетки — конечно, с некоторыми оговорками. Таблетки не защищают от венерических заболеваний, подчеркнула врач, а незащищенный секс может привести к развитию рака шейки матки. Она вынуждена была это сказать, хотя мне было всего 14 лет, и о сексе я думала в последнюю очередь.
Автор фото, VICKY SPRATT
Медсестра оформила рецепт, и так я стала обладательницей трехмесячного запаса оральных контрацептивов. Поход в аптеку за зелеными блистерами с крошечными желтыми таблетками я восприняла как своего рода обряд посвящения в женщины. Это были не просто таблетки, а подслащенный концентрат феминизма, борьбы за права женщин, медицинского прогресса.
Это были не просто таблетки, а подслащенный концентрат феминизма, борьбы за права женщин, медицинского прогресса.
Так все началось. Это было 14 лет назад, и с тех пор я более десяти лет «играла в медикаментозную рулетку», тестируя на себе с переменным успехом различные препараты. Одновременно я начала испытывать тревожность, депрессию и резкие смены настроения, которые с незначительными перерывами преследовали меня всю взрослую жизнь.
У меня было несколько неудачных романов, и мне пришлось пропустить год учебы в университете. Все это я объясняла своими недостатками. Мол, такой вот я человек: неприспособленный к жизни, неуверенный в себе, несчастный. Только после 20 лет, когда я уже закончила университет и мои психические и поведенческие проблемы больше нельзя было списывать на «сложный подростковый период», я впервые серьезно задумалась над побочными эффектами от таблеток.
Автор фото, BSIP/Getty
Виды противозачаточных таблеток
Есть два основных вида контрацептивов: комбинированные — они содержат эстроген и прогестин (синтетическую форму прогестерона) — и «чисто прогестиновые таблетки» или «мини-таблетки», которые содержат только один гормон (прогестин).
- Комбинированные таблетки выпускают под многими различными названиями. Они отличаются дозировкой и соотношением эстрогена и прогестина.
- Прогестиновые таблетки также бывают разные, в зависимости от комбинации содержания норэтистерона или дезогестрела в их составе.
- У многих женщин наблюдается индивидуальная непереносимость отдельных компонентов гормональных противозачаточных средств.
Однажды после очередной панической атаки и в результате бессонной ночи я села за компьютер и начала искать информацию в Google. Накануне я перешла на новые прогестиновые контрацептивы, которые мне прописали из-за мигреня. Как оказалось, комбинированные таблетки противопоказаны тем, кто страдает мигренью с аурой.
Я ввела в поиск название своего препарата и слова «депрессия» и «тревожность». Интернет сразу показал мне темы на форумах и сообщения блоггеров, которые страдали от тех же симптомов, что и я.
К тому времени я уже несколько раз обращалась к своему участковому врачу с жалобами на неожиданные и мощные панические атаки — раньше такого никогда не было. В разговоре ни разу не всплыла тема контрацептивов, несмотря на то, что приступы происходили одновременно с переходом на новые таблетки. Зато мне прописали значительную дозу бета-блокаторов — препаратов, которыми лечат тревожность — и посоветовали пройти курс когнитивно-поведенческой психотерапии.
Так я прожила где-то шесть-восемь месяцев. Не могу сказать точно, потому что этот период в моей памяти очень размыт и ускорен, ведь чувство тревоги и опасности постоянно пульсировало в моих венах.
Автор фото, BSIP/Getty
Узнайте больше
Сайт The Debrief провел опрос, в котором приняли участие 1022 читательницы в возрасте от 18 до 30 лет:
- 93% респондентов принимали противозачаточные таблетки во время опроса или ранее.

- Из них 45% страдали от тревожности, другие 45% — от депрессии.
- 46% утверждали, что таблетки снизили их половое влечение.
- 58% полагают, что таблетки негативно отразились на их психическом здоровье.
- 4% говорят о положительном влиянии таблеток.
Мне хотелось бы посмеяться, вспоминая об этом. Ведь так должны заканчиваться все хорошие истории, не правда ли? Но в том, что я прошла, не было и нет ничего смешного. Это был ужас. Я все время испытывала чувство страха. Я себя не узнавала, не любила и не могла спокойно жить. Я не знала, что делать, к кому обратиться и будет ли этому конец. Кроме тревоги, меня охватила апатия. Я чувствовала себя полной бездарностью и обвиняла в происходящем только себя.
Думая, что я сошла с ума, я рассказала своему врачу, что «чувствую себя не собой, а кем-то другим», как если бы мой мозг заплесневел и усох.
«А вам не кажется, что это как-то связано с моими таблетками?» — спросила я. Помню выражение ее лица: она пыталась сохранить нейтральный вид, но едва сдерживала сарказм. Я объяснила, что шесть из семи видов таблеток, которые я принимала, отрицательно влияли на мое самочувствие. Единственным исключением были таблетки с высоким содержанием эстрогена — благодаря им я целый год чувствовала себя как суперженщина, пока их прием не отменили (частично из-за мигрени, частично потому, что длительное употребление этого препарата повышает риск развития тромбоза).
Помню выражение ее лица: она пыталась сохранить нейтральный вид, но едва сдерживала сарказм. Я объяснила, что шесть из семи видов таблеток, которые я принимала, отрицательно влияли на мое самочувствие. Единственным исключением были таблетки с высоким содержанием эстрогена — благодаря им я целый год чувствовала себя как суперженщина, пока их прием не отменили (частично из-за мигрени, частично потому, что длительное употребление этого препарата повышает риск развития тромбоза).
Овладев собой, врач сказала категорическое «нет»: мои проблемы не связаны с таблетками.
Однако я не послушала ни ее, ни своего психотерапевта и прекратила принимать прогестиновые таблетки.
То, что произошло дальше, я могу назвать только постепенным и осторожным возвращением своего «я». Через три-четыре недели я перестала принимать бета-блокаторы. По сей день я постоянно ношу их с собой в сумочке на случай, если я снова сорвусь «с высокой скалы своего сознания». Впрочем, за три с половиной года они ни разу не понадобились.
Конечно, мои проблемы не исчезли за один день, но панические атаки прекратились. За эти годы не произошло ни одной. Время от времени я испытываю подавленность, тревогу и стресс, однако не в таких масштабах, как когда я принимала прогестиновые таблетки. Я вспомнила, что такое радость. Ко мне вернулось половое влечение. Я перестала бояться всех и каждого.
Через год после прекращения панических атак я отправилась в путешествие в одиночку на другой конец света. Годом ранее это было бы немыслимо. Сидя на далеком тропическом пляже под теплым грозовым ливнем, я вдруг заплакала от радости. Какое же это было облегчение, что я снова стала собой, что я могу управлять своими мыслями, что я не ошиблась — я действительно знаю себя лучше, чем уверяли меня врачи.
Сейчас мне 28 лет, и я больше не принимаю гормональные контрацептивы. За исключением умеренных перепадов настроения в течение суток перед месячными, я полностью избавилась от тревожности, депрессии и панических атак.
Автор фото, VICKY SPRATT
С той поры, как я потеряла себя на прогестиновых таблетках и снова обрела на пляже Южной Азии, моя проблема постепенно начала привлекать все больше внимания. В 2013 году вышла в свет книга Холли Григг Сполл «Подсласти пилюлю» (Sweetening The Pill), в которой автор заявила о влиянии гормональной контрацепции на женское психическое здоровье.
Кроме того, было проведено важное исследование: профессор Ойвинд Лидегаард из Университета Копенгагена обнаружил, что женщинам, которые принимают противозачаточные таблетки (как комбинированные, так и прогестиновые), чаще других прописывают антидепрессанты. Эта разница была особенно заметна среди молодых женщин 15-19 лет, которые принимали комбинированные таблетки.
Лидегаарду удалось провести это исследование, потому что ему предоставили доступ к медицинским карточкам более миллиона датчанок в возрасте от 15 до 34 лет.
Прочитав об этом исследовании, я послала информационный запрос в Национальную службу здравоохранения. Как журналистка издания The Debrief, я знала, что многие британки также страдают от подобного воздействия таблеток — наши читательницы чуть ли не ежедневно жаловались нам на это. Я спросила, сколько женщин принимают противозачаточные таблетки одновременно с антидепрессантами или бета-блокаторами. Мне ответили, что их система пока не позволяет сделать выборку этих данных.
Как журналистка издания The Debrief, я знала, что многие британки также страдают от подобного воздействия таблеток — наши читательницы чуть ли не ежедневно жаловались нам на это. Я спросила, сколько женщин принимают противозачаточные таблетки одновременно с антидепрессантами или бета-блокаторами. Мне ответили, что их система пока не позволяет сделать выборку этих данных.
Таблетки и депрессия
Вот что говорит профессор Хелен Стоукс-Лампард, председатель Королевского колледжа врачей:
«Доказано, что гормоны влияют на настроение — как положительно, так и отрицательно. Для большинства женщин надежная контрацепция и регулирование менструального цикла — неоспоримые плюсы, которые перевешивают побочные эффекты, если таковые и появляются. К тому же многие женщины утверждают, что гормональные препараты улучшают их настроение.
Если женщина считает, что контрацептивы отрицательно влияют на ее настроение, ей следует обратиться к врачу».
Сейчас депрессия считается возможным, но редким побочным эффектом гормональных контрацептивов, сказано в прилагаемой к таблеткам инструкции. Сайт Национальной службы здравоохранения упоминает о «перепадах настроения», не называя напрямую депрессию, тревожность или панические атаки.
Необязательно отказываться от таблеток, но и не надо мириться с отрицательными побочными эффектами, которые мешают нам жить. Для выбора нам необходима информация. Нужны более тщательные исследования влияния гормональных контрацептивов на женскую психику, наблюдения за реакцией пациенток, больше поддержки в адрес тех, кто страдает от серьезных побочных эффектов. Женщины не должны чувствовать, что их игнорируют или не воспринимают всерьез.
Вики Спратт — заместитель редактора The Debrief, веб-сайта для женщин от 20 до 30 лет. Сейчас этот сайт публикует цикл материалов «Помешался от таблеток» (Mad About The Pill).
Противозачаточные таблетки: как принимать, польза и вред для здоровья | Vogue Ukraine
От увеличения веса до бесплодия – в чем только не обвиняют оральные контрацептивы. Но чаще всего эти утверждения не имеют научных доказательств. Vogue поговорил с экспертами и выяснил, какие из распространенных мнений являются мифами, а в каких суждениях все же есть рациональное зерно.
Но чаще всего эти утверждения не имеют научных доказательств. Vogue поговорил с экспертами и выяснил, какие из распространенных мнений являются мифами, а в каких суждениях все же есть рациональное зерно.
«Я перестала принимать противозачаточные таблетки через два года, потому что они начали влиять на мое настроение», «Я не принимаю таблетки, потому что это снижает вероятность забеременеть в будущем», «Я не хочу принимать таблетки, потому что они способствуют увеличению веса» – это лишь некоторые из наиболее распространенных убеждений об одном из самых популярных методов контроля рождаемости. Но насколько они правдивы?
Как это часто бывает с ранним половым воспитанием, большая часть информации, которую мы получаем о противозачаточных таблетках, является неточной или неполной. Хотя, несомненно, опыт приема таблеток у каждой женщины разный, именно поэтому не стоит предполагать, что эффект влияния будет одинаковым у всех. Vogue поговорил с двумя специалистами в этой области, гинекологами доктором Хосе Терроном из Vithas Medimar International Hospital и доктором Сандрой Ортегой из Vithas Nisa Rey Don Jaime Hospital, чтобы отделить некоторые широко распространенные научные факты от вымысла.
В приеме противозачаточных таблеток необходимы перерывы
Мнение, что противозачаточные таблетки могут негативно повлиять на вас, если вы принимаете их в течение длительного периода времени – весьма распространенное. Если изначально они работали должным образом и никак негативно не влияли на ваше самочувствие, то нет причин предполагать, что это случится в будущем. «Один или два десятилетия назад у таблеток была более высокая доза гормона, поэтому чаще появлялись побочные эффекты, – говорит Хосе Террон, – но это не значит, что они сводят на нет функцию яичников или репродуктивную функцию. В конечном счете, перерывы не требуются».Большинство из нас слышали о тех женщинах, которые внезапно прибавляли в весе, после начала приема таблеток, но Сандра Ортега опровергает эту теорию. «Ни одно исследование не доказало связь между противозачаточными таблетками и прибавкой в весе – хотя они могут привести к небольшой задержке воды в организме в течение первых трех месяцев, пока ваше тело адаптируется.
От приема противозачаточных таблеток возникает много побочных эффектов
В то время как побочные эффекты могут варьироваться от человека к человеку, Террон говорит, что большой процент женщин, которые принимают таблетки, не испытывают ничего. «Как и в случае любых лекарств, в информационной брошюре, которая поставляется с противозачаточными средствами, нам сообщают о приблизительной частоте побочных эффектов. Наиболее распространенными из них являются перепады настроения, раздражительность или некоторые выделения между менструациями в течение первых нескольких месяцев. В нашей медицинской практике гинекологи считают, что после назначения противозачаточных таблеток примерно 80% или 90% женщин чувствуют себя комфортно и не прекращают их принимать».
Противозачаточные таблетки помогают в лечении акне и восстанавливают гормональный баланс
Ортега подтверждает, что противозачаточные таблетки иногда используются для лечения кожи и восстановления баланса гормонов. Но в этом случае они должны быть назначены специалистом. «В подростковом возрасте бороться с акне можно с помощью оральных контрацептивов, поскольку они снижают уровень тестостерона. Также многие дерматологи предлагают принимать таблетки, чтобы усилить эффект во время лечения кожи путем регулирования уровня гормонов», – говорит она.
Но в этом случае они должны быть назначены специалистом. «В подростковом возрасте бороться с акне можно с помощью оральных контрацептивов, поскольку они снижают уровень тестостерона. Также многие дерматологи предлагают принимать таблетки, чтобы усилить эффект во время лечения кожи путем регулирования уровня гормонов», – говорит она.
Из-за приема противозачаточных таблеток могут появиться пигментные пятна
Солнцезащитный крем необходим всем, но еще важнее, если вы принимаете противозачаточные таблетки. «У некоторых пациентов оральные контрацептивы повышают выработку меланина в коже, что означает, что они могут стать более восприимчивы к мелазме или пигментации», – объясняет Ортега. «Более темные пятна могут появиться на верхней губе, лбу и щеках и могут сохраняться в течение нескольких лет после прекращения приема противозачаточных таблеток. Таким образом, для тех, кто принимает таблетки, необходим как минимум SPF15».
Противозачаточные таблетки могут снизить фертильность даже после прекращения их приема
Многие женщины опасаются, что их фертильность будет навсегда нарушена, если они начнут принимать таблетки, и что в будущем это скажется на возможности иметь детей. Однако, по словам Террона, «контрацептивы останавливают овуляцию в середине менструального цикла и тем самым устраняют секрецию гормонов в организме. Во время приема противозачаточных таблеток яичники находятся в заблокированном или бездействующем состоянии. Но независимо от того, как долго вы принимаете таблетки, ваш естественный цикл овуляции должен вернуться, когда вы перестанете их принимать. Таблетки не останавливают и не снижают репродуктивную функцию. Если после приостановки лечения у женщины возникают трудности с попытками забеременеть, она должна искать другие причины».
Однако, по словам Террона, «контрацептивы останавливают овуляцию в середине менструального цикла и тем самым устраняют секрецию гормонов в организме. Во время приема противозачаточных таблеток яичники находятся в заблокированном или бездействующем состоянии. Но независимо от того, как долго вы принимаете таблетки, ваш естественный цикл овуляции должен вернуться, когда вы перестанете их принимать. Таблетки не останавливают и не снижают репродуктивную функцию. Если после приостановки лечения у женщины возникают трудности с попытками забеременеть, она должна искать другие причины».
Прекращение приема противозачаточных таблеток повышает возможность забеременеть
Как и в случае с верой в то, что таблетки могут негативно влиять на репродуктивную функцию, идея о том, что они могут повысить фертильность, также является мифом. «Это утверждение абсолютно не соответствует действительности. Если бы это было так, гинекологи прописывали бы противозачаточные таблетки с целью помочь пациентке забеременеть.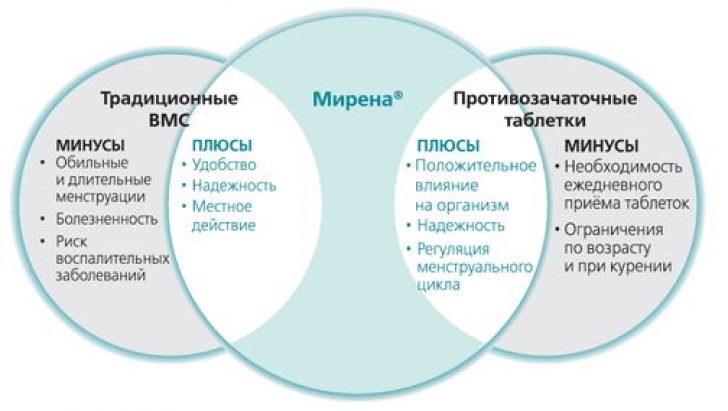 Они не помогают и не препятствуют этому после прекращения их приема. Они просто блокируют гормональные функции, которые полностью восстанавливаются после прекращения приема», – подтверждает Террон.
Они не помогают и не препятствуют этому после прекращения их приема. Они просто блокируют гормональные функции, которые полностью восстанавливаются после прекращения приема», – подтверждает Террон.
Противозачаточные таблетки вызывают перепады настроения и раздражительность
Женщины часто связывают повышенную эмоциональность с влиянием таблеток на наше настроение, и это считается одним из их побочных эффектов. Тем не менее, Террон говорит: «Очень трудно приписать колебания настроения и раздражительность противозачаточным таблеткам, поскольку они могут появиться из-за многих других факторов». Террон упоминает некоторые исследования, «где участники, принимающие таблетки, рассказывали, что они чувствуют себя грустнее, веселее или имеют такое же настроение, как и до его приема. Но учитывают ли они внешние факторы, которые также влияют на настроение? Справедливо ли возложить всю вину на гормональное лечение?». Итак, хотя нет возможности полностью исключить это, но также и нет возможности это точно проверить. «В идеале пациент, которому нужна эффективная и длительная контрацепция, должен сам убедиться, насколько ему комфортно во время приема таблеток», – добавляет Террон.
«В идеале пациент, которому нужна эффективная и длительная контрацепция, должен сам убедиться, насколько ему комфортно во время приема таблеток», – добавляет Террон.
Некоторые лекарства нейтрализуют действие противозачаточных таблеток
Это одно из немногих широко распространенных мнений, которое является правдой. «Рифампицини рифабутин (оба антибиотика) снижают эффективность контрацептивов. Среди таких веществ также выделяют азитромицин, ампициллин, амоксициллин, нитрофурантоин, кларитромицин, метронидазол, ципрофлоксацин, доксициклин, пенициллин, тетрациклин, цефазолин, левофлоксацин, клиндамицин, эритромицин, фосфомицина и триметоприм / сульфаметоксазол», – проясняет Ортега. Если вы принимаете какое-либо из этих лекарств (проконсультируйтесь с врачом, если вы не уверены) – или зверобой, который многие гинекологи также добавляют в этот список, – «вы должны использовать барьерные методы контрацепции, пока вы не закончите курс лечения, чтобы избежать беременности», – советует она.
По материалам vogue.co.uk
К числу потенциальных рисков приема гормональных контрацептивов прибавился повышенный риск глаукомы
«Газета.Ru» разбирается в рисках и побочных эффектах комбинированных оральных контрацептивов. Правда, для нашей страны эти риски минимальны из-за малой популярности противозачаточных таблеток среди россиянок.
Прием оральных контрацептивов в течение трех и более лет в два раза повышает риск развития глаукомы. Это сообщение, сделанное на ежегодном съезде Американской академии офтальмологии в Новом Орлеане, впервые указывает на возможную связь популярных противозачаточных средств и одной из основных причин слепоты — ею страдают 60 млн человек во всем мире.
Этой новостью участников съезда «обрадовали» специалисты из Калифорнийского университета в Сан-Франциско, Медицинской школы Университета Дьюка и их китайские коллеги из Третьего госпиталя Наньчанского университета. Исследователи воспользовались данными медицинской статистики за 2005–2008 годы. Они получили сведения о 3406 женщинах 40 лет и старше, проживающих в Соединенных Штатах, которые отвечали на вопросы о своем репродуктивном здоровье и проверяли зрение.
Оказалось, что дамы, использовавшие оральные контрацептивы более трех лет, в 2,05 раза чаще заболевают глаукомой.
Оральные противозачаточные средства представляют собой таблетки, которые содержат синтетические аналоги женских половых гормонов, эстрогенов и прогестинов. Они подавляют овуляцию, то есть препятствуют развитию и выходу яйцеклетки, изменяют структуру эндометрия (слизистой оболочки матки), так что оплодотворенная яйцеклетка не может к ней прикрепиться, сгущают цервикальную слизь, делая шейку матки непроходимой для сперматозоидов, наконец, снижают подвижность сперматозоидов.
Разные лекарства отличаются составом и концентрацией гормонов, но в данном случае эффект не зависел от того, какой именно препарат принимали женщины.
Исследователи подчеркивают, что, хотя результаты их работы и не указывают на прямую связь между приемом оральных контрацептивов и развитием глаукомы, долговременное использование противозачаточных препаратов может быть потенциальным фактором риска, особенно если на пациентку действуют и другие провоцирующие факторы, например семейная предрасположенность к глаукоме, повышенное глазное давление или существующие дефекты поля зрения. Еще один фактор риска — повышенное содержание эстрогенов, поэтому результаты американских и китайских медиков нельзя считать полной неожиданностью. По мнению авторов исследования, работу в этом направлении следует продолжать,
а женщины, которые принимают противозачаточные препараты, должны регулярно посещать не только гинеколога, но и окулиста и проверять, не развивается ли у них глаукома.
Нежелательные побочные эффекты оральных контрацептивов не новость.
Давно известно, в частности, что они увеличивают риск развития рака молочной железы и тромбозов.
Специалисты, однако, отмечают, что при существующем разнообразии гормональных противозачаточных препаратов врач может подобрать для женщины средство, которое подходит именно ей, учитывая состояние ее здоровья и предрасположенность к разным заболеваниям. Конечно, есть дамы, которым гормональные контрацептивы не подходят, но на то и список противопоказаний, который прилагается к каждой упаковке таблеток. По мнению медиков, потенциальный урон от оральных контрацептивов ниже, чем вред, который наносят здоровью аборты. А при грамотно подобранном препарате и правильном его использовании эффективность предотвращения беременности составляет 99%. В развитых индустриальных странах именно комбинированные оральные контрацептивы наиболее часто используются как средство предохранения от нежелательной беременности. Считается, что это более надежное средство, чем использование презерватива.
Однако в последние годы претензии к оральным контрацептивам участились. Оказалось, что оральные контрацептивы — один из главных факторов риска ишемической болезни сердца. Женщины, инфицированные вирусом папилломы человека, чаще заболевают инвазивным раком шейки матки, если принимают гормональные противозачаточные средства. Но главная претензия к оральным контрацептивам — повышенный риск образования тромбов, который чреват инфарктами, инсультами и смертельным исходом. Третий год не утихает скандал, о котором писала «Газета.Ru», связанный с тем, что синтетический гормон дроспиренон, который входит в состав некоторых противозачаточных препаратов последнего поколения, существенно повышает риск образования тромбов в глубоких венах. Фирма-производитель вынуждена выплачивать пациенткам компенсации.
Исследования в этой области продолжаются, недавно специалисты канадского Университета МакГилла (McGill University) проанализировали результаты 22 статей, посвященных действию оральных контрацептивов, и подтвердили, что
прием лекарств, содержащих дроспиренон, увеличивает риск развития тромбозов примерно в три раза по сравнению с контрацептивами с другими синтетическими гормонами.
Эти выводы исследователи опубликовали в журнале BJOG.
Риск глубоких тромбозов при использовании оральных контрацептивов возрастает в 2–2,5 раза, такие данные приводят специалисты кафедры акушерства и гинекологии с курсом перинатологии РУДН в обзоре, опубликованном в журнале «ДОКТОР.РУ». За последние десятилетия уровень тромбозов среди женщин в целом возрос в четыре раза. А среди пользователей оральных контрацептивов такое осложнение встречается у 8–9 из 10 000 женщин.
В России не более 4% женщин репродуктивного возраста предохраняются от беременности при помощи комбинированных оральных контрацептивов, поэтому проблема осложнений для нашей страны в целом не актуальна.
Зато пугает статистика абортов: по данным Росстата, которые приводят специалисты РУДН, на 10 родов приходилось почти 6 прерываний беременности. Женщинам, которые хотят принимать оральные контрацептивы, следует выбирать препараты, не содержащие дроспиренон (собственно, подбирать их самостоятельно нельзя, это должен делать врач), и по возможности избегать других факторов, провоцирующих тромбоз: не курить, больше двигаться, бороться с лишним весом.
ПРОТИВОЗАЧАТОЧНЫЕ ТАБЛЕТКИ — ПЛЮСЫ И МИНУСЫ — Школа здоровья — ГБУЗ Городская поликлиника 25 г. Краснодара МЗ КК
01 июня 2017 г.
ПРОТИВОЗАЧАТОЧНЫЕ ТАБЛЕТКИ — ПЛЮСЫ И МИНУСЫ
Всё чаще в XXI веке современные женщины для предотвращения нежелательной беременности (особенно после родов) выбирают противозачаточные таблетки. Выбор метода контрацепции сугубо индивидуальный и подходить к нему надо серьёзно. И практически перед каждой женщиной возникает вопрос: можно ли и нужно ли принимать оральные контрацептивы?
Как и другие лекарственные средства, оральные контрацептивы обладают плюсами и минусами.
Плюсы контрацептивов
1. Неоспоримым плюсом противозачаточных таблеток является их надёжность защиты от незапланированной беременности приблизительно в 99 %.
2. Оральная контрацепция подойдет женщинам, практически любого возраста, от молоденьких до зрелых. Важно только то, что для каждой возрастной категории подбирается определённые таблетки.
3. Приводится в норму гормональный фон и сводится к минимуму риск развития рака, кисты яичников и развития эндометриоза. При мастопатии таблетки также обладают лечебным эффектом.
4. Если были проблемы с регулярностью менструального цикла, то при приёме оральных контрацептивов эта проблема решается. При этом выделения станут менее обильными и будут длиться меньшее количество дней.
5. Боли во время менструации уменьшаются.
6. Признаки предменструального синдрома (ПМС) сводятся к минимуму.
7. Возможность отсрочки прихода менструации путём непрерывного приёма таблеток. Это очень спасает женщин в путешествиях, на отдыхе, в праздничные дни.
8. После определённого курса приёма оральных контрацептивов с терапевтической целью увеличиваются шансы забеременеть.
9. После отмены приёма таблеток действие гормонов сразу проходит.
Минусы контрацептивов
Несомненно, как и многие другие лекарственные препараты, оральные контрацептивы также не лишены некоторых побочных эффектов и возможных осложнений
1. Нет 100 % гарантии защиты от беременности, т.к. происходят «осечки», и связано это может быть и с гормональным сбоем в организме, и с пропуском таблетки, и со многими другими факторами.
2. Ежедневный приём таблеток, особенно в одно и то же время не всегда удобно.
3. При приёме определённых лекарств эффект оральных контрацептивов снижается.
4. Возможны небольшие кровянистые выделения, которые происходят в середине цикла в виде мазни. Постоянная контрацепция может приводить к истончению эндометрия и полному прекращению менструального цикла. Такая ситуация требует обращения к гинекологу для исключения возможной беременности.
5. Серьезным осложнением приема комбинированных оральных контрацептивов являются венозные тромбозы и тромбофлебиты. Особенно это касается препаратов, содержащих синтетический аналог прогестина – дроспиренон. Этот компонент КОК, по данным Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA, 2012 г), способен существенно повысить риск тромботических осложнений в сравнении с другими КОК (комбинированными оральными контрацептивами), содержащими другие гестагены.
6. При приёме некоторых противозачаточных таблеток может повышаться аппетит и задерживаться жидкость в организме, что приводит к повышению массы тела. Поэтому надо быть активной и регулярно заниматься спортом.
7. Иногда во время приёма оральных контрацептивов и после отмены может наблюдаться выпадение волос. Поэтому следует принимать дополнительный комплекс витаминов и обратиться к врачу.
8. Есть и другие индивидуальные побочные малоприятные эффекты: вздутие живота, повышается артериальное давление, набухают молочные железы, развиваются головные боли, редко – ухудшение зрения вследствие отека зрительного нерва или тромбоза артерии или вены сетчатки глаза.
Вывод один: в любом случае оральные контрацептивы — это гормональное средство, и его не стоит самой себе назначать. Начинать прием оральных контрацептивов следует под строгим контролем врача, т. к. можно нанести своему организму вред повышением или понижением уровня определённых гормонов, что в конечном итоге отрицательно скажется на здоровье.
Ученые: противозачаточные таблетки новых поколений более опасны для кровеносных сосудов — Общество
МОСКВА, 27 мая. /ТАСС/. Оральные контрацептивы новых поколений в большей степени способствуют образованию тромбов в кровеносных сосудах, выяснили ученые, статья которых опубликована в научном журнале The BMJ.
Риск развития венозной тромбоэмболии
«Это наблюдательное исследование, основанное на двух базах данных об оказании первичной медицинской помощи, показало, что у женщин, принимавших контрацептивы с дроспиреноном, гестоденом, ципротероном и дезогестрелом в течение как минимум 28 дней, был в четыре раза повышен риск развития венозной тромбоэмболии. У женщин, которые принимали таблетки с левоноргестрелем, норэтистероном и норгестиматом, этот риск был выше в 2,5 раза, чем у женщин, которые не принимали этих веществ в течение года», — пишут в своей статье Яна Виноградова из Ноттингемского университета (Великобритания) и ее коллеги.
В мире около 9% женщин репродуктивного возраста принимают противозачаточные таблетки. Известно, что такие препараты повышают риск образования тромбов в кровеносных сосудах. По своему составу эти препараты различаются, и по времени появления их условно разделяют на четыре поколения. Таблетки второго поколения содержат такие вещества, как левоноргестрел и норгестимат. К более поздним третьему и четвертому поколению относят препараты с дроспиреноном, ципротероном и другими веществами.
Виноградова и ее коллеги обнаружили в проанализированных ими данных более 10,5 тысяч случаев венозной тромбоэмболии у женщин в возрасте от 15 до 49 лет. При обработке данных исследователи также учитывали такие факторы, как курение, употребление алкоголя, этническую группу, массу тела и другие. Самыми безопасными оказались таблетки, содержащие левоноргестрел и норгестимат, самыми опасными — дезогестрел и ципротерон. Длительность приема не имела значения.
Полученные результаты — не повод отказываться от оральных контрацептивов, однако разную степень риска нужно учитывать при их подборе, отмечают ученые.
Таблетки «беби-капут» могут запретить
Депутаты Елена Мизулина («Справедливая Россия») и Сергей Попов («Единая Россия») подготовили проект закона, разрешающий проведение абортов только в государственных медицинских учреждениях и выводящий этот вид медпомощи из системы ОМС и услуг частных клиник.
Группа депутатов также подготовила и внесет на рассмотрение палаты проект закона о запрете розничной продажи лекарств, предназначенных для искусственного прерывания беременности, или так называемых таблеток «беби-капут».
Как сообщила ТАСС Мизулина, поправки предлагается внести, чтобы «медикаментозные аборты» проводились исключительно в стенах государственных медицинских учреждений под контролем квалифицированных врачей».
«Данная инициатива ограничивает оборот лекарственных средств для искусственного прерывания беременности», — отметила депутат. По ее словам, зафиксирована «пугающая тенденция роста медикаментозных абортов».
Последствия таких процедур досконально до сих пор не изучены. Такие препараты совершенно точно не должны быть в свободной продаже: только в медицинских учреждениях государственного здравоохранения и по предписанию врача
Елена Мизулина
Депутат, глава комитета по вопросам семьи женщин и детей
Врач-гинеколог о гормональных противозачаточных таблетках
По авторитетному мнению наших врачей-гинекологов, гормональные противозачаточные препараты на сегодняшний момент являются одним из самых надежных и безопасных способов предупреждения нежелательной беременности. Хотя стоит констатировать тот факт, что у многих женщин, обращающихся в платные гинекологические центры по данному вопросу, до сих пор имеются предубеждения относительно этих средств. Постараемся их развенчать.Откуда недоверие к гормональной контрацепции?
Итак, пожалуй, самое распространенное заблуждение по поводу данной контрацепции — это вред для здоровья и фигуры, который гормональные противозачаточные средства могут причинить женскому здоровью. Бытует масса разговоров о страшных побочных эффектах, якобы в таблетках содержатся мужские гормоны, вызывающие гормональную бурю и резко увеличивающие вес. Современная клиника гинекологии спешит вас уверить — это не так. Причина подобных мифов кроется на поверхности, виной тому противозачаточные средства первого поколения, которые на самом деле обладали некоторым количеством побочных эффектов. Хотя, справедливости ради, стоит заметить, что данные сведения были так же несколько преувеличены. Дело в том, что женщина не спешит обращаться в государственные или платные гинекологические центры, а подбирает препараты сама. А это грубая ошибка, которая в большинстве случаев не имеет права на исправление. Гормональные контрацептивы не терпят пренебрежительного к ним отношения.Гормональная контрацепция. Есть ли минусы?
Что касается современных препаратов, то у них наблюдаются только сплошные преимущества (конечно же, если они подобраны врачом в клинике гинекологии). Такие гормональные контрацептивы не только защитят от нежелательной беременности, но и окажут благотворное лечебное воздействие на весь женский организм. Они нормализуют менструальный цикл, который на радость женщине становится совершенно безболезненным явлением, предохраняют от рака яичников, рака эндометрия, от множества доброкачественных опухолей, в результате их использования улучшается состояние кожи, волос и ногтей. Гормональные противозачаточные препараты содержат в своем составе химические вещества, аналогичные женским половым гормонам: эстрагену и прогестерону. Они работают таким образом, что эффективно подавляют созревание яйцеклетки, перекрывают доступ спермиям в полость матки.И все-таки минус у гормональных противозачаточных препаратов, к сожалению, есть: их нужно принимать регулярно, каждый день. Как правило, одна упаковка содержит 21 противозачаточную таблетку. Их нужно принимать каждый день, врачи клиники гинекологии рекомендуют это делать в одно и то же время. После приема последней таблетки делают недельный перерыв (на семь дней), на этот период у женщины проходит менструация. По ее завершению возобновляется прием таблеток. В том случае, если было пропущено время очередного приема таблетки, эффективность контрацепции снижается.
Как выбрать гормональные контрацептивы?
И вот лучшая гинекология в Москве найдена. А что дальше? Заблуждением будет предполагать, что врач-гинеколог выпишет вам рецепт контрацептивов без осмотра и анализов, это было бы грубейшей ошибкой с его стороны. Ведь каждая женщина индивидуальна, у нее свои особенности работы организма, уникальный гормональный фон, возможно, какие-либо заболевания в анамнезе. Все это обязательно учитывается при подборе гормональных препаратов. Врач-гинеколог должен осмотреть женщину, расспросить о привычках, выяснить, нет и у нее каких-либо жалоб на здоровье, а после обязательно направить на гормональное исследование. Только по результатам данных процедур можно подобрать хорошее эффективное средство, которое на сто процентов предотвратит нежелательную беременность и не вызовет побочных эффектов.Безопасны ли противозачаточные таблетки?
Противозачаточные таблетки безопасны для большинства людей, но все лекарства имеют определенные риски и побочные эффекты. Ваш врач поможет вам выяснить, безопасна ли таблетка для вас.
Безопасны ли противозачаточные таблетки?
Есть большая вероятность, что таблетка будет для вас полностью безопасной — большинство людей без проблем ее примут. Таблетки существуют уже более 50 лет, и миллионы людей безопасно их использовали.
Могу ли я принять противозачаточные таблетки?
Как и все лекарства, таблетки подходят не всем.
Таблетки от курения и противозачаточные не всегда сочетаются друг с другом. Если вы старше 35 лет и курите, вам не следует принимать комбинированные таблетки (КОК) или любые другие противозачаточные средства, содержащие гормон эстроген. Если вам больше 35 лет и вы вейпируете, поговорите со своей медсестрой или врачом о том, безопасны ли для вас комбинированные таблетки. Если вы курите, вы можете принимать таблетки, содержащие только прогестин (СОЗ или мини-таблетки).
Также не используйте комбинированные таблетки, если у вас были:
Сгустки крови, наследственное нарушение свертываемости крови или воспаление вен
Рак груди
Сердечный приступ, инсульт, стенокардия или другие серьезные проблемы с сердцем
Мигрень с аурой (видимые вспышки, зигзагообразные линии)
Неконтролируемое высокое кровяное давление
Очень тяжелый диабет или заболевание печени
Не принимайте таблетки, содержащие только прогестин, если у вас были:
Не принимайте Slynd (разновидность таблеток, содержащих только прогестин), если у вас есть:
Болезнь почек
Надпочечниковая недостаточность
Болезнь печени
Рак шейки матки, груди, яичников, матки или эндометрия
Поговорите со своим врачом или медсестрой об истории вашего здоровья.Они помогут вам решить, подходят ли вам таблетки.
Каковы риски противозачаточных таблеток?
Несмотря на то, что противозачаточные таблетки очень безопасны, использование комбинированных таблеток может немного повысить риск проблем со здоровьем. Осложнения случаются редко, но могут быть серьезными. К ним относятся сердечный приступ, инсульт, тромбы и опухоли печени. В очень редких случаях они могут привести к летальному исходу. По большей части таблетки, содержащие только прогестин (также известные как СОЗ или мини-таблетки), не имеют этих рисков.
При разговоре со своим врачом о противозачаточных средствах расскажите ему обо всех лекарствах, которые вы принимаете, и о любых проблемах со здоровьем, которые у вас были.
Существует очень небольшая вероятность того, что вы можете забеременеть, даже если вы всегда будете правильно принимать таблетки каждый день. Но если вы забеременеете и случайно примете таблетку на раннем этапе беременности, это не увеличит риск врожденных дефектов.
Важно помнить, что вероятность возникновения любой из этих проблем при приеме противозачаточных таблеток для большинства людей действительно очень мала.На самом деле беременность чаще вызывает серьезные проблемы со здоровьем, чем таблетки. Ваш врач или медсестра могут помочь вам выяснить, какие виды противозачаточных средств будут для вас наиболее безопасными.
О каких предупреждающих знаках мне следует знать?
У большинства людей, принимающих таблетки, вообще не будет никаких проблем. Но на всякий случай хорошо знать, каковы признаки серьезной проблемы.
Немедленно обратитесь к врачу или медсестре, если у вас есть:
внезапная боль в спине / челюсти вместе с тошнотой, потливостью или затрудненным дыханием
Боль или дискомфорт в груди
ноющая болезненность в ноге
проблемы с дыханием
сильная боль в животе или животе
внезапная очень сильная головная боль
головные боли, которые отличаются, усиливаются или возникают чаще, чем обычно
аура — (видя мигание, зигзагообразные линии)
пожелтение кожи или глаз
Если у вас есть вопросы или вы беспокоитесь о каких-либо проблемах со здоровьем, вы всегда можете позвонить медсестре или врачу, например, из местного центра планирования семьи.
Безопасно ли принимать таблетки при грудном вскармливании?
Комбинированные таблетки (КОК) могут снизить количество и качество грудного молока в первые 3 недели грудного вскармливания. Если вы кормите грудью, подождите не менее 3 недель после родов, чтобы начать принимать комбинированные таблетки. Ваше грудное молоко будет содержать следы гормонов, принимаемых противозачаточными таблетками, но маловероятно, что эти гормоны окажут какое-либо влияние на вашего ребенка. Поговорите со своей медсестрой или врачом, если у вас есть какие-либо опасения по поводу грудного вскармливания во время приема таблетки.
Таблетки, содержащие только прогестин (также известные как СОЗ или мини-таблетки), можно использовать во время кормления грудью. На самом деле, прием мини-таблеток и кормление грудью не должны влиять на количество молока, которое вы производите, и не повлияют на вашего ребенка.
Еще вопросы пациентов:
Могу ли я принять противозачаточные таблетки, если у меня высокое кровяное давление?Это зависит от обстоятельств. Противозачаточные таблетки, содержащие гормон эстроген, не подходят для людей с высоким кровяным давлением, потому что они действительно могут поднять вам кровяное давление.В зависимости от вашего возраста, того, насколько хорошо контролируется артериальное давление, и других факторов риска, медсестра или врач могут помочь вам решить, безопасны ли таблетки для вас.
Существует 4 гормональных метода, не содержащих эстрогена (только прогестиновые), которые безопасны для использования людьми с высоким кровяным давлением, в том числе таблетки, содержащие только прогестин, противозачаточные инъекции, имплант противозачаточных средств и гормональные ВМС. Ваш врач или медсестра, как и сотрудники вашего местного медицинского центра по планированию отцовства, могут помочь вам решить, какой метод контроля рождаемости вам подходит.
Была ли эта страница полезной?Помогите нам стать лучше — чем эта информация может быть полезнее?
Как эта информация вам помогла?
Ты лучший! Спасибо за ваш отзыв.
Спасибо за ваш отзыв.
Преимущества и риски контрацепции — контрацепция и репродуктивная система
Беременность и роды сопряжены с риском заболеваемости и смертности.Хотя противозачаточные средства, которые пары используют, чтобы избежать беременности, имеют свои собственные риски для здоровья, они также имеют существенную неконтрацептивную пользу для здоровья. Информация об этих рисках и преимуществах необходима для принятия обоснованных решений. Например, оральные контрацептивы не только предотвращают беременность, но также снижают риск рака эндометрия и яичников и защищают от острых воспалительных заболеваний органов малого таза и внематочной беременности. Однако оральные контрацептивы повышают риск сердечно-сосудистых заболеваний.ВМС обеспечивают эффективную контрацепцию, но повышают вероятность инфицирования в определенных группах высокого риска. Барьерные методы контрацепции обеспечивают менее эффективную контрацепцию, но они защищают от инфекций, передаваемых половым путем, включая вирус иммунодефицита человека (ВИЧ). Важность неконтрацептивных преимуществ и рисков противозачаточных средств варьируется в зависимости от общества из-за разницы в распространенности соответствующих заболеваний.
В этой главе рассматриваются данные об эффективности и последствиях для здоровья конкретных методов контрацепции.Наше внимание ограничено биологическими последствиями использования метода, хотя каждый метод может иметь психологические риски и преимущества. Наша цель — предоставить отчет о прямых последствиях использования противозачаточных средств для здоровья, независимо от того, какое влияние оказывает контроль фертильности на здоровье, позволяя женщинам контролировать свою фертильность. Этот анализ особенно важен, потому что в некоторых странах официальные лица здравоохранения преуменьшают пользу для здоровья от более низкой фертильности, опасаясь неблагоприятных последствий для здоровья от широкого использования современных противозачаточных средств, особенно в обстоятельствах, когда медицинский надзор за применением противозачаточных средств ограничен.
Наше рассмотрение эффективности противозачаточных средств основано на недавнем критическом обзоре литературы, проведенном Trussell и Kost (1987). Изученные ими исследования, а также большинство эпидемиологических и клинических исследований воздействия противозачаточных средств на здоровье были проведены в развитых странах. Мы осознаем сложность обобщения этих результатов на особые ситуации в области здравоохранения и культуры в развивающихся странах. Кроме того, существует немного исследований влияния различных методов контрацепции на риск заболеваний, которые обычно ограничиваются развивающимися странами.Во многих случаях имеющиеся данные относятся к противозачаточным средствам, которые широко использовались в 1960-х и начале 1970-х годов и ориентированы на потребителей в то время. Дизайн исследования, качество данных, размер выборки и анализ часто были недостаточными для того, чтобы сделать окончательные выводы. Очевидно, что необходимы дополнительные исследования в развивающихся странах, и фактически исследования, спонсируемые Всемирной организацией здравоохранения, уже продолжаются. Тем не менее, мы рассматриваем имеющуюся информацию как разумное руководство для оценки риска беременности по сравнению с рисками и преимуществами использования противозачаточных средств в развивающихся странах.
Оральные контрацептивы
По оценкам Организации Объединенных Наций, оральные контрацептивы в настоящее время используют почти 62 миллиона женщин (United Nations, 1989). Доступны два типа оральных контрацептивов (ОК): комбинированные ОК, состоящие из гормонов эстрогена и прогестина, и таблетки, содержащие только прогестин (часто называемые мини-пили). Комбинированные ОК используются гораздо большим количеством женщин, и в результате большинство эпидемиологических исследований рассматривают этот тип, особенно препараты, популярные в период с 1960-х до середины 1970-х годов.ОК предотвращают беременность, прежде всего, подавляя овуляцию, хотя изменения в слизистой шейки матки и эндометрии также могут иметь противозачаточный эффект. Показатели неудач, связанных с использованием ОК, низки — примерно 3 процента женщин, принимавших ОК, забеременели в первый год использования, в основном из-за неправильного или неполного использования (Trussell and Kost, 1987).
Польза для здоровья
Крупное когортное исследование, проведенное в Соединенном Королевстве, предоставило четкие доказательства того, что использование ОК снижает риск железодефицитной анемии как у нынешних, так и у бывших пользователей (Королевский колледж врачей общей практики, 1970).Эффект, вероятно, вызван уменьшением менструальных выделений и, как следствие, увеличением запасов железа. Это преимущество может быть особенно важным в развивающихся странах, где дефицит железа является проблемой (Stadel, 1986).
Исследования «случай-контроль» и когортные исследования выявили снижение риска доброкачественных заболеваний груди, связанного с применением ОК (Stadel, 1986). Относительный риск у женщин, которые использовали ОК более двух лет, по сравнению с теми, кто не принимал ОК, составляет около 0,6 для фиброзно-кистозной болезни, 0,3 для фиброаденомы и около 0.5 для опухолей груди без биопсии. Этот сниженный риск не сохраняется у бывших пользователей, которые не использовали ОК более одного года (Brinton et al., 1981). Поскольку этот эффект, скорее всего, связан с высоким содержанием прогестина в ранних составах таблеток, современные составы ОК не могут снизить риск доброкачественного заболевания груди.
Несколько исследований показали, что использование ОК снижает риск функциональных кист яичников. Этот эффект, вероятно, связан с подавлением овуляции (Stadel, 1986).Имеющиеся данные также свидетельствуют о том, что ОК защищают от миомы матки, причем защита возрастает с увеличением продолжительности использования ОК (Ross et al., 1986). Хотя до сих пор существуют предположения о механизме, защитный эффект против миомы может быть связан с тем, как прогестины в ОК модифицируют действие циркулирующих эстрогенов, которые могут способствовать образованию миомы.
Несколько исследований в развитых и развивающихся странах показали, что текущее или недавнее использование ОК снижает риск воспалительных заболеваний органов малого таза (ВЗОМТ), основной причины женского бесплодия (Stadel, 1986; Gray and Campbell, 1985).Эти исследования показали, что использование ОК снижает риск в среднем примерно на 40 процентов. Могут действовать два механизма: ОК могут изменять слизистую шейки матки, предотвращая проникновение патогенных организмов в верхние отделы половых путей; или ОК уменьшают менструальный кровоток, тем самым уменьшая количество среды, доступной для роста бактерий (Rubin et al., 1982). К сожалению, большинство исследований оральных контрацептивов и ВЗОМТ проводилось на базе больниц, поэтому результаты могут не применяться к женщинам, у которых нет симптомов или у которых есть ВЗОМТ, не требующие госпитализации (Washington et al., 1985). Например, ОК могут защищать от гонореи, важной причины острого ВЗОМТ, требующего госпитализации, в то время как другие бактериальные этиологии, вызывающие менее тяжелые ВЗОМТ, такие как хламидиоз, могут получить незначительную защиту от использования ОК или не получить ее вовсе.
ОК, поскольку они очень эффективны в подавлении овуляции, значительно снижают риск внематочной беременности. Результаты крупных исследований случай-контроль, проведенных в США и развивающихся странах, показали, что у нынешних пользователей ОК в 10 раз меньше шансов иметь внематочную беременность, чем у женщин, не использующих никаких методов (Ory and the Women’s Health Study, 1981; Gray, 1984).Поскольку риск смерти от внематочной беременности высок для женщин, живущих в сельских районах в развивающихся странах, этот эффект особенно примечателен.
Еще одним важным преимуществом использования ОК является снижение риска рака эндометрия и яичников. Несколько эпидемиологических исследований подтвердили снижение заболеваемости раком эндометрия среди пользователей. Исследование рака и стероидных гормонов (CASH), проведенное в США, показало, что риск рака эндометрия снизился на 40% даже спустя долгое время после прекращения приема ОК, а польза увеличивалась с увеличением общей продолжительности приема таблеток (Центры по заболеваниям). Control и Национальный институт детского здоровья и развития человека, 1987a, 1987b).Непрерывная защита, которую таблетка обеспечивает бывшим потребителям, не совсем понятна, но, очевидно, канцерогенное действие эстрогена на эндометрий устраняется прогестином в таблетке.
Исследование CASH также обнаружило 40-процентное снижение риска рака яичников (Центры по контролю заболеваний и Национальный институт здоровья детей и развития человека, 1987a, 1987b). Другие эпидемиологические исследования подтвердили эти выводы. Подавление овуляции и подавление секреции гормона гонадотропина были постулированы как механизмы этой защиты.Примечательно, что независимые эпидемиологические исследования убедительно доказали, что таблетки защищают женщин от рака эндометрия и яичников. Такая консистенция свидетельствует об истинном биологическом эффекте.
Неблагоприятные последствия для здоровья: сердечно-сосудистые заболевания
Сердечно-сосудистые заболевания являются основной причиной смерти в развитых странах, где проводилось большинство исследований связи между употреблением ОК и сердечно-сосудистыми заболеваниями. Эти заболевания менее распространены в развивающихся странах, поэтому изменение их возникновения в результате использования ОК может быть не таким значительным, как в промышленно развитых странах.
Использование ОК увеличивает риск сердечно-сосудистых заболеваний, в частности риск венозной тромбоэмболии, инфаркта миокарда и инсульта (Stadel, 1986; Prentice and Thomas, 1987; Vessey, 1980). Риск серьезных заболеваний или смерти, связанных с употреблением ОК, в результате неблагоприятных сердечно-сосудистых эффектов в основном сосредоточен среди пожилых женщин старше 30 лет и женщин, которые курят сигареты или имеют другие факторы риска сердечно-сосудистых заболеваний. Повышенный риск сердечно-сосудистых заболеваний, по-видимому, напрямую связан с содержанием в таблетке как эстрогена, так и прогестина.И риски могут быть значительно ниже с более новыми низкодозированными препаратами.
Венозный тромбоз — это закупорка вены частицами сгустка крови. Тромбоэмболия возникает, когда сгусток крови перемещается из основного места в другое, например, в легкие или мозг. Это основной источник болезней, которые могут привести к смерти. Хотя риск венозной тромбоэмболии повышен для текущих пользователей ОК, повышенный риск не сохраняется среди бывших пользователей и не связан с продолжительностью использования (Vessey, 1980).Чем выше содержание эстрогена в ОК, тем выше риск венозной тромбоэмболии как при тромбозе поверхностных, так и глубоких вен (Stadel, 1986). Риск венозной тромбоэмболии среди потребителей таблеток, по-видимому, не связан с курением сигарет. Механизмы, лежащие в основе увеличения венозной тромбоэмболии, включают эффекты эстрогена или факторов свертывания крови, которые увеличивают свертываемость крови.
Инфаркт миокарда и инсульт — гораздо более важные причины смертности, связанной с ОК.Риск сильно зависит от возраста и наличия других сердечно-сосудистых факторов риска, включая курение сигарет, гипертонию и диабет. Ежегодный риск инфаркта миокарда, связанный с текущим использованием ОК, повышается с примерно 4 случаев на 100 000 среди некурящих пользователей ОК в возрасте от 30 до 39 до 185 случаев на 100 000 среди курильщиков ОК в возрасте от 40 до 44 (Stadel, 1986). Было обнаружено, что текущее использование ОК несколько повышает артериальное давление у большинства женщин, что, возможно, является фактором, способствующим патогенезу инфаркта миокарда и инсульта у нынешних пользователей ОК.Использование ОК приводит к трех-шестикратному увеличению риска явной гипертонии, увеличиваясь с возрастом женщины и продолжительностью использования ОК. Следует помнить, что эти риски связаны с использованием таблеток с относительно высокими дозами 1960-х и 1970-х годов и схемами их использования в зависимости от таких факторов, как возраст и курение.
Другие возможные последствия для здоровья
Метаболические эффекты
Метаболические изменения могут лежать в основе воздействия ОК на инфаркт миокарда. Эстрогены обладают явно желаемым эффектом повышения концентрации холестерина ЛПВП (липопротеинов высокой плотности).В зависимости от типа прогестины могут увеличиваться, уменьшаться или не влиять на холестерин ЛПВП (полное обсуждение изменений холестерина ЛПВП см. В Vessey, 1980). Чистый эффект различных составов ОК на холестерин ЛПВП зависит как от дозы эстрогена, так и от дозы и типа прогестина (Stadel, 1986).
Было обнаружено, что текущее использование ОК снижает толерантность к глюкозе у большинства женщин, хотя это снижение кажется небольшим и не связано с продолжительностью использования. Это снижение напрямую связано с содержанием эстрогенов в ОК (Stadel, 1986).
Неопластические заболевания
Формы неоплазии, которые вызывают наибольшее беспокойство из-за потенциальных последствий использования ОК, — это рак груди, рак шейки матки, рак эндометрия и рак яичников. Есть две основные причины для беспокойства. Во-первых, эти виды рака являются основными причинами заболеваемости и смертности, особенно рака груди в развитых странах и рака шейки матки в некоторых развивающихся странах. 1 Во-вторых, грудь, матка и яичники являются эндокринно-зависимыми органами, и большое количество исследований показывает, что гормонально связанные факторы, такие как возраст наступления менархе и возраст первых родов, влияют на риск развития опухолевых заболеваний. .Таким образом, любой фактор, изменяющий гормоны, требует тщательного изучения как возможный канцероген или антиканцероген для этих органов. Кроме того, рак шейки матки вызывается вирусом папиломы человека, и противозачаточные средства могут влиять на передачу.
Сложные методологические проблемы затрудняют изучение возможных взаимосвязей между употреблением ОК и этими видами рака. К таким проблемам относятся возможный длительный латентный период и сложность оценки факторов, которые могут повлиять на действие ОК, таких как возраст первой беременности при раке груди и количество половых партнеров при раке шейки матки.Фактически, некоторые исследования рака груди и шейки матки среди пользователей ОК не обнаружили влияния на риск рака, а другие предполагали его увеличение. Поскольку рак груди и шейки матки являются двумя наиболее распространенными видами рака, поражающими женщин, дебаты приобрели актуальность, в отличие от других рисков для здоровья. В программах планирования семьи в наименее развитых странах обычно не хватает ресурсов для мониторинга и адекватного реагирования на эти виды рака. Например, скрининг по Папаниколау (Пап), который является рутинным в развитых странах, обычно не проводится во многих развивающихся странах.Хотя использование ОК явно обеспечивает защиту от развития рака эндометрия и яичников, его влияние на другие злокачественные новообразования, как правило, неясно.
Связь между употреблением ОК и раком груди противоречива. Исследование рака и стероидных гормонов, крупнейшее на сегодняшний день, было проведено в восьми регионах США с 1980 по 1982 год (Центры по контролю за заболеваниями и Национальный институт детского здоровья и развития человека, 1986). Это исследование не выявило повышенного риска рака груди среди пользователей таблеток, независимо от продолжительности приема или состава ОК.Даже группы, о которых известно, что они подвержены высокому риску, такие как женщины с предшествующим доброкачественным заболеванием груди или семейным анамнезом рака груди, нерожавшие женщины или те, у кого был поздний возраст первой доношенной беременности, не были затронуты использованием ОК. Разногласия касаются длительного использования ОК, использования в раннем возрасте или использования до первой доношенной беременности. Одно исследование показало более высокий уровень пременопаузального рака груди среди женщин, которые принимали ОК с высоким содержанием прогестина до 25 лет. Другое исследование женщин, длительное время принимавших ОК до рождения первого ребенка, показало, что риск рака груди равен в некоторых случаях почти вдвое (Pike et al., 1983; Макферсон и др., 1983; Meirik et al., 1986). Хотя последующий анализ данных CASH, который воспроизводил анализ, сделанный Пайком и Макферсоном, противоречил их выводам, недавний анализ данных исследования CASH предполагает, что очень длительное использование ОК может снизить возраст начала рака груди на долгое время. небольшая группа первородящих женщин без заметного влияния на женщин в совокупности (Stadel et al., 1988).
Рак груди редко встречается среди женщин в развивающихся странах, а рак груди в пременопаузе в этих группах населения встречается редко.Хотя в небольших избранных подгруппах может быть повышенный риск, в совокупности, вероятно, нет заметного увеличения риска. McPherson et al. (1983) предположили, что любой возможный риск рака груди, связанный с использованием ОК в раннем возрасте, может проявиться не ранее, чем через 20 лет после этого использования, и в этом случае исследователи не смогут обнаружить такую взаимосвязь в настоящее время. Исследование CASH не обнаружило повышенного риска рака груди в течение 10-15 лет после использования, даже если использование началось в раннем возрасте (Schlesselman et al., 1988). Преобладающие эпидемиологические исследования показывают, что ОК не увеличивают риск рака груди, и любое увеличение, которое может иметь место для определенных подгрупп женщин, невелико. Более того, несоответствия между исследованиями позволяют предположить, что могут возникнуть методологические проблемы в исследовании этого сложного заболевания.
По имеющимся данным, рак шейки матки является наиболее частым злокачественным новообразованием среди женщин в развивающихся странах (Lunt, 1984). Определенной причинно-следственной связи между использованием ОК и раком шейки матки не установлено.Некоторые из крупных проведенных эпидемиологических исследований не выявили повышенного риска, а некоторые обнаружили значительно повышенный риск, по крайней мере, в определенных подгруппах (Piper, 1985; Brinton et al., 1986; Ebeling et al., 1987; Irwin et al., 1988). ). Большое исследование Всемирной организации здравоохранения, в которое вошли многие развивающиеся страны, обнаружило некоторые признаки повышенного риска при длительном использовании ОК (Всемирная организация здравоохранения, 1985a), но эти исследования имеют серьезные методологические проблемы, в первую очередь систематическую ошибку обнаружения, вызванную увеличением Пап. скрининг пользователей ОК по сравнению с теми, кто не использует ОК, и различий в сексуальном поведении между пользователями и не пользователями ОК (Piper, 1985; Swan and Petitti, 1982).Более поздние исследования пытались решить эти методологические проблемы, но результаты остаются противоречивыми. Хотя ОК, вероятно, существенно не увеличивают общий риск дисплазии шейки матки или рака, длительное использование ОК или их использование определенными подгруппами женщин может увеличить риск. Два крупных британских когортных исследования показали более высокую частоту неоплазии шейки матки среди пользователей оральных контрацептивов (Vessey et al., 1983; Beral et al., 1988). Самый важный вывод из конфликта по поводу этих результатов — важность ежегодного скрининга Папаниколау для предотвращения инвазивного рака шейки матки.
ОК связаны со злокачественной меланомой (раком кожи), но эта связь довольно слабая и, возможно, осложняется различиями в воздействии солнечного света (Stadel, 1986). Некоторые исследования действительно предполагают рост в определенных подгруппах женщин, особенно в тех, кто длительно употребляет наркотики (Bain et al., 1982; Beral et al., 1984; Holly et al., 1983; Ramcharan et al., 1981). Однако из-за редкости этого злокачественного новообразования в развивающихся странах связанный с ним риск довольно низок и не очень важен для политики общественного здравоохранения.
Недавние исследования методом случай-контроль выявили повышенный риск гепатоцеллюлярной карциномы (рака печени) среди пользователей ОК, в основном ограниченный длительными пользователями (Forman et al., 1986; Neuberger et al., 1986; Henderson et al., 1983 г.). К сожалению, все эти исследования имели небольшой размер выборки и методологические проблемы, которые могли повлиять на результаты. Поскольку гепатоцеллюлярная карцинома в развитых странах встречается крайне редко, связанный с этим риск очень низок. Заболевание — гораздо более распространенная проблема во многих развивающихся странах, особенно там, где широко распространен хронический гепатит B.Взаимосвязь между употреблением ОК, гепатитом В и раком печени изучена недостаточно. Всемирная организация здравоохранения проводит многоцентровое исследование методом случай-контроль в трех развивающихся странах для решения этого вопроса.
Очевидно, что использование ОК увеличивает риск гепатоцеллюлярной аденомы (ГКА), редкой доброкачественной опухоли печени, которая может вызвать серьезное внутрибрюшное кровотечение и смерть. Летальность составляет примерно 8 процентов (Rooks et al., 1979). Риск, связанный с использованием ОК, очень низок и оценивается примерно в 2 случая ГКА на 100 000 пользователей в год среди женщин, которые использовали ОК пять и более лет (Stadel, 1986).
Другие эффекты
Было высказано предположение, что использование ОК может ускорить появление болезни желчного пузыря у восприимчивых женщин (Королевский колледж врачей общей практики, 1982), хотя доказательства этой гипотезы ограничены. Ранние исследования (Бостонская программа совместного надзора за наркотиками, 1974; Королевский колледж врачей общей практики, 1982) показали, что риск заболевания желчного пузыря может быть повышен у пользователей ОК. Недавние исследования и дальнейший анализ информации из британских исследований, которые впервые показали повышенный риск заболевания желчного пузыря у пользователей ОК (Layde et al., 1982; Wingrave and Kay, 1982), не смогли подтвердить эту связь.
Были проведены обширные исследования влияния гормональных контрацептивов на исход беременности до или во время беременности. Хотя есть некоторые сообщения о побочных эффектах, большинство исследований не демонстрируют повышенного риска, а несколько всеобъемлющих обзоров литературы пришли к выводу, что внутриутробное воздействие синтетических стероидов в дозах, используемых для контрацепции, не приводит к значительным пагубным последствиям для роста плода. или развитие (Уилсон и Брент, 1981; Всемирная организация здравоохранения, 1981; Симпсон, 1985).
Было показано, что даже при низких дозах эстрогеновый компонент комбинированных ОК подавляет объем молока у кормящих матерей. Контрацептивы, содержащие только прогестин, в том числе мини-пили и методы длительного действия, обсуждаемые ниже, не подавляют выработку молока и могут использоваться кормящими грудью женщинами (Всемирная организация здравоохранения, 1981). Хотя синтетические гормоны таблетки действительно передаются грудному ребенку, никаких побочных эффектов не наблюдалось. В некоторых сообщениях постулируется связь между врожденными дефектами и использованием гормональных контрацептивов до или во время беременности.Однако большинство исследований не показывают повышенного риска вредного воздействия на рост или развитие плода (Wilson and Brent, 1981; World Health Organization, 1981; Simpson, 1985).
Внутриматочные средства
Внутриматочная спираль (ВМС), которая вводится и остается в матке, предотвращает зачатие посредством нескольких способов действия. ВМС могут быть лекарственными или немедикаментозными; Примеры включают инертную петлю Lippes, Copper-T (лекарственный препарат с медью) и прогестасерт (лекарственный препарат с прогестероном).ВМС очень эффективны, частота отказов составляет менее 6 процентов в первый год использования. Многие неудачи происходят из-за необнаруженного изгнания ВМС (Trussell and Kost, 1987). Похоже, что новые медные ВМС имеют гораздо меньшую частоту отказов — от 1 до 2 процентов. Показатели использования ВМС сильно различаются в зависимости от страны. Отчасти из-за того, что ВМС широко используются в Китае, это наиболее часто используемый обратимый метод контроля рождаемости в мире. В настоящее время ВМС используют около 79 миллионов женщин, почти 58 миллионов из которых живут в Китае (United Nations, 1989).
Поскольку ВМС, по-видимому, предотвращают как внутриутробную, так и внематочную беременность, общий риск внематочной беременности снижается при использовании ВМС примерно на 60 процентов, согласно исследованиям, проведенным в США и международных организациях ВОЗ (Ory and the Women’s Health Study, 1981; Gray, 1984). . Однако от 5 до 15 процентов беременностей, связанных с ВМС, являются внематочными, что указывает на то, что ВМС более эффективны для предотвращения внутриутробной беременности. Выделяющие прогестерон ВМС уменьшают менструальную кровопотерю и дисменорею (Hatcher et al., 1988). Никаких других преимуществ для здоровья без контрацепции при использовании ВМС выявлено не было.
Основные риски для здоровья, связанные с использованием ВМС, включают воспалительные заболевания органов малого таза, трубное бесплодие, септический аборт, самопроизвольный аборт и перфорацию матки. Связанный с этим риск смертности в Соединенных Штатах чрезвычайно низок и оценивается в 1-2 случая смерти на 100 000 пользователей и в основном связан с прекращением производства Dalkon Shield (Ory et al., 1983). Там, где доступ к медицинским учреждениям ограничен, а диагностика и лечение осложнений откладываются, уровень смертности может быть выше.
В отличие от других современных методов временной контрацепции, ВМС увеличивает риск воспалительных заболеваний органов малого таза (Grimes, 1987). ВЗОМТ обычно, хотя и не всегда, является результатом заболеваний, передающихся половым путем (ЗППП). В результате большая часть риска ВЗОМТ, связанного с использованием ВМС, в основном приходится на женщин, которые подвержены повышенному риску развития ЗППП. Было обнаружено, что в Соединенных Штатах у женщин, использующих ВМС других типов, кроме Dalkon Shield, риск ВЗОМТ примерно в 1,5–2 раза выше, чем у женщин, не использующих никаких методов.Соответствующие данные по развивающимся странам показывают относительный риск 2,3 (Gray and Campbell, 1984). Риск в значительной степени сконцентрирован в первые несколько месяцев после введения ВМС, поскольку введение может привести к попаданию бактерий в матку (Lee et al., 1988).
Наличие ВЗОМТ явно связано с последующим трубным бесплодием. Два исследования случай-контроль в США показали, что риск трубного бесплодия среди первородящих женщин, когда-либо применявших ВМС, был вдвое выше, чем у тех, кто их не использовал (Daling et al., 1985; Cramer et al., 1985). По-видимому, этот повышенный риск трубного бесплодия связан с наличием ВЗОМТ, даже если ВЗОМТ никогда не распознается клинически. Однако женщины, которые сообщили, что у них был только один половой партнер, не имели повышенного риска трубного бесплодия, связанного с использованием ВМС (Cramer et al., 1985). Следовательно, в группах населения, в которых ЗППП представляют собой серьезную проблему, может быть менее целесообразным продвигать использование ВМС. Однако в таких странах, как Китай, где ЗППП встречаются нечасто, ВМС является безопасным и приемлемым методом.
Если беременность действительно наступила с установленной ВМС, вероятен самопроизвольный аборт, который происходит в 50 процентах случаев, когда ВМС остается на месте, и в 25 процентах случаев, когда она удаляется (Hatcher et al., 1988 ). Если оставить ВМС на месте, может произойти септический аборт во втором триместре, который может быть фатальным для пользователя ВМС.
Перфорация матки может произойти во время введения ВМС, но это относительно редко, вероятно, происходит менее чем в 1% случаев введения, и обычно не является серьезным (Hatcher et al., 1988). Риск перфорации значительно увеличивается среди кормящих женщин и женщин в период между 1 и 8 неделями после родов (но меньше в течение первых 4 или 5 дней после родов), очевидно, из-за более мягкой мускулатуры матки (Heartwell and Schlesselman, 1983). Как правило, рекомендуется удалять ВМС при перфорации.
Барьерные методы
Поскольку они могут предотвратить передачу заболеваний, передаваемых половым путем, включая вирус иммунодефицита человека (ВИЧ), большое внимание уделяется спермицидам и барьерным методам контрацепции, в основном презервативам, диафрагмам и губкам.По оценкам Организации Объединенных Наций, 48 миллионов женщин или их партнеров используют эти методы, но это число может быстро расти (United Nations, 1989). Эффективность этих методов во многом зависит от мотивации и соблюдения требований пользователей. В результате средняя частота неудач обычно выше, чем при использовании любого другого современного метода контрацепции.
Презервативы — очень безопасный метод контроля над рождаемостью, но их эффективность в качестве противозачаточного средства и профилактики заболеваний зависит от постоянного и правильного использования.На практике частота отказов оценивается в 12 процентов в год (Tressell and Kost, 1987). Ряд исследований in vitro продемонстрировали, что латексные презервативы являются эффективным барьером для вируса простого герпеса 2 типа, трахомарлов хламидии, цитомегаловируса и ВИЧ. Презервативы, очевидно, уменьшают передачу микроорганизмов, присутствующих в семенной жидкости, таких как Neisseria gonorrhoeae, вирус гепатита B и Trichomonas vaginalis (Conant et al., 1984; Judson et al., В печати; Katznelson et al., 1984; Conant et al. ., 1986; Stone et al., 1986).
Данные об использовании презервативов in vivo и ЗППП ограничены. Несколько исследований показали более низкую частоту гонореи и ВИЧ-инфекции среди пользователей презервативов и / или их партнеров (Barlow, 1977; Hart, 1974; Hooper et al., 1978; Fischl et al., 1987; Centers for Disease Control, 1987). . Однако эти исследования противоречат тому факту, что пользователи презервативов могут отличаться от тех, кто их не использует, по многим важным характеристикам (Feldblum and Fortney, 1988). Тем не менее, хотя доказательства неубедительны, имеющиеся данные позволяют предположить, что презервативы могут быть весьма эффективным средством профилактики ЗППП (Horsburgh et al., 1987). Их неспособность защитить скорее объясняется неправильным использованием, чем неисправностью продукта (Centers for Disease Control, 1988).
Спермициды — это химические вещества, которые инактивируют сперматозоиды во влагалище до того, как они переместятся в верхние половые пути. Противозачаточная губка со спермицидами может обеспечить некоторую защиту от ЗППП, хотя, как и в случае других барьерных методов, эффективность этого противозачаточного средства во многом зависит от соблюдения пользователем. Частота неудач в первый год использования может достигать 18 процентов среди первородящих женщин и около 30 процентов среди рожавших женщин (Trussell and Kost, 1987).Лабораторные и клинические данные свидетельствуют о том, что их вирулицидное действие может подавлять рост Neisseria gonorrhoeae (Cowan and Cree, 1973; Singh et al., 1972), вируса простого герпеса типа 2 (Singh et al., 1976) и ВИЧ (Hicks et al., др., 1985). Хотя доказательства немногочисленны, есть некоторые свидетельства того, что спермициды также защищают от рака шейки матки, который был связан с вирусом папилломы человека (Spring and Gruber, 1985).
Губка также сопряжена с риском для здоровья. Пользователи губок могут подвергаться повышенному риску вагинального кандидоза, поскольку нормальный рост бактерий подавляется определенными типами спермицидов, что приводит к чрезмерному росту кандиды (Rosenberg et al., 1987). Также существует связь между губкой и синдромом токсического шока (СТШ), который в тяжелых случаях может привести к шоку, коме или смерти. Очевидно, что у тех, кто употребляет губки, риск СТШ в 10,5 раз выше, чем у женщин, использующих безбарьерный метод (Schwartz et al., 1989). Однако связанный с этим риск невелик, поскольку СТШ — чрезвычайно редкое заболевание.
Диафрагма (со спермицидом), как и презерватив, при правильном и постоянном использовании может быть эффективным противозачаточным средством. Из-за неадекватной мотивации, неправильной подгонки или непоследовательного использования средняя частота отказов составляет примерно 18 процентов в год (Trussell and Kost, 1987).Диафрагма снижает риск гонореи, ВЗОМТ и трубного бесплодия (Jick et al., 1982; Kelaghan et al., 1982; Cramer et al., 1987). Несколько исследований показали, что дисплазия шейки матки и неоплазия шейки матки менее распространены среди пользователей (Wright et al., 1978; Harris et al., 1980; Celentano et al., 1987). Поскольку диафрагмы и губки почти всегда используются со спермицидами, трудно разделить конкретные эффекты каждого из них.
Как и в случае с губкой, риск СТШ значительно увеличивается у пользователей диафрагмы (Schwartz et al., 1989). Тем не менее, соответствующий риск составляет всего около 0,2 процента в год. Менее серьезным, но более частым осложнением, связанным с использованием диафрагмы, являются инфекции мочевыводящих путей, которые возникают в 2-3 раза чаще среди пользователей, чем у тех, кто их не использует (Foxman and Frerichs, 1985; Fihn et al., 1985; Vessey et al., 1987). .
Противозачаточные средства длительного действия
Было разработано несколько методов контрацепции длительного действия, состоящих в основном из инъекций и имплантатов. Уровень их использования все еще относительно невелик: по оценкам, чуть более 6 миллионов женщин употребляют инъекционные препараты (United Nations, 1989).Эти методы очень эффективны и удобны в использовании и обеспечивают защиту от беременности от одного месяца до пяти лет. Все они содержат прогестин, что может привести к нарушению менструального цикла.
Инъекционные препараты
Два инъекционных прогестина, Депо-Провера (ДМПА) и Нористерат (НЕТ), были одобрены более чем в 90 странах мира. 2 Расчетная частота отказов в первый год использования составляет от 0,3 до 0,4 процента, в зависимости от типа используемого прогестина (Trussell and Kost, 1987).Инъекции обычно делаются каждые 8–12 недель. Инъекционные препараты предотвращают беременность, подавляя овуляцию, утолщая слизистую шейки матки и изменяя слизистую оболочку эндометрия, что препятствует имплантации (Liskin and Quillin, 1982).
Связь между риском рака и употреблением инъекционных препаратов, особенно DMPA, остается спорной. Крупнейшее из опубликованных эпидемиологических исследований — это текущее исследование методом случай-контроль, проводимое Всемирной организацией здравоохранения. Это исследование не обнаружило повышенного риска рака груди и эндометрия, а анализ инвазивного рака шейки матки был признан неубедительным.Окончательные результаты в отношении рака груди и шейки матки ожидаются в ближайшем будущем из этого исследования и исследования в Новой Зеландии. Проведение этих и других исследований затруднялось из-за небольшого размера выборки и короткой продолжительности воздействия. Данные на животных предполагают, что DMPA может увеличивать риск рака груди и эндометрия (Всемирная организация здравоохранения, 1986a).
Сообщаемые метаболические эффекты инъекционных препаратов включают изменения артериального давления и уровней инсулина, холестерина и триглицеридов (Liskin et al., 1987; ВОЗ, 1986b). Различные исследования пользователей DMPA и NET обнаружили как увеличение, так и снижение общего холестерина и холестерина ЛПВП. Таким образом, результаты противоречивы, и ни один из них не продемонстрировал четкой клинической значимости (Liskin et al., 1987). Не было опубликовано исследований о возможной связи между использованием DMPA или NET и риском сердечно-сосудистых заболеваний. В отличие от ОК, инъекционные препараты, по-видимому, мало влияют на свертывающую и фибринолитическую системы, влияющие на свертываемость крови.
Аменорея или эпизоды нерегулярных, непредсказуемых кровотечений — наиболее часто встречающиеся проблемы с инъекционными препаратами и основная причина прекращения их употребления (World Health Organization, 1978; Swenson et al., 1980; Всемирная организация здравоохранения, 1987b). От половины до двух третей пользователей не имеют регулярных менструальных циклов в первый год использования (Liskin et al., 1987). Через год использования у 50 процентов пользователей будет аменорея. Обильное кровотечение встречается редко и встречается у 0,5 процента пользователей. И наоборот, поскольку кровотечение часто бывает более легким, чем обычно, сообщалось о повышенном уровне гемоглобина (Всемирная организация здравоохранения, 1986b).
Инъекционные препараты, по-видимому, не оказывают постоянного воздействия на фертильность, хотя овуляция может подавляться в течение четырех-девяти месяцев или более после последней инъекции (Liskin et al., 1987; Pardthaisong et al., 1980; Affandi et al., 1987). Инъекционные препараты могут защитить от ВЗОМТ, вызывая изменения цервикальной слизи (Gray, 1985).
Прогестины для инъекций могут защитить от рака эндометрия и яичников. Исследование ВОЗ «случай-контроль» показало снижение риска рака эндометрия у пользователей ПОУД, но выборка была довольно небольшой, и результаты неубедительны (Всемирная организация здравоохранения, 1986a). Данных о раке яичников еще меньше. Однако, поскольку инъекционные препараты предотвращают овуляцию, как и ОК, предполагается, что инъекционные препараты также снизят заболеваемость раком яичников; предварительные результаты исследования ВОЗ подтверждают эту возможность.
Имплантаты
Система подкожных имплантатов Norplant — еще одно высокоэффективное противозачаточное средство для прогестации. Пластиковые стержни длиной в один дюйм хирургическим путем имплантируются под кожу плеча и остаются на месте на несколько лет. Прогестин левоноргестрел высвобождается медленно и остается эффективным в течение трех-пяти лет. По данным большинства исследований, имплантаты имеют кумулятивную чистую частоту наступления беременности за пять лет менее 2 процентов (Segal, 1988).
Как и инъекции, наиболее частым побочным эффектом имплантатов является нарушение менструального цикла.Количество эпизодов ненормального кровотечения уменьшается с увеличением продолжительности использования, но, в отличие от инъекционных препаратов, имплантаты можно удалить, если возникнут серьезные осложнения. Пользователи Норпланта обычно защищены от внематочной беременности, так как овуляция подавляется. Преходящие кисты яичников встречаются у небольшого процента женщин, принимающих Норплант, хотя кисты в конечном итоге регрессируют (Salah et al., 1987; Diaz et al., 1987). Постоянное бесплодие, по-видимому, не является проблемой (Sivin et al., 1983; Diaz et al., 1987; Affandi et al., 1987). Несколько исследований показали, что плодовитость быстро возвращается после удаления имплантатов. Не было обнаружено никаких изменений в функции печени, углеводном обмене, свертывании крови, артериальном давлении или массе тела (Liskin et al., 1987). Особое значение при использовании имплантатов имеет очень низкий уровень прогестагена в крови, который намного ниже, чем при использовании других стероидных контрацептивов.
Стерилизация
Стерилизация — наиболее широко используемый в мире метод контрацепции.Более 108 миллионов женщин и 41 миллион мужчин прошли процедуры стерилизации (United Nations, 1989). Стерилизация безопасна и очень эффективна; большинство рисков для здоровья связано с плохой анестезией или хирургической техникой.
Беременность, выявленная после стерилизации маточных труб, может быть результатом зачатия до стерилизации или неудачной стерилизации. Частота неудач, которая зависит от метода окклюзии маточных труб, хирургического опыта и характеристик пациента, оценивается в среднем от 2 до 4 на 1000 в первый год использования (Trussell and Kost, 1987).Когда происходит неудачная стерилизация у женщин, внематочная беременность более вероятна, чем внутриутробная беременность, но абсолютная вероятность внематочной беременности на самом деле ниже, чем при отсутствии метода или даже ВМС.
Стерилизация маточных труб обычно выполняется через разрез брюшной полости. Преимущество вагинального доступа заключается в отсутствии видимых рубцов, но такая процедура увеличивает риск инфекции органов малого таза и, следовательно, используется реже. Фаллопиевы трубы могут быть заблокированы перевязкой (с удалением или без), коагуляцией, использованием униполярного или биполярного тока или механической окклюзией с помощью силиконовых лент или зажимов.Все процедуры, кроме традиционной лапаротомии, можно безопасно выполнять под местной анестезией, что позволяет избежать опасностей, связанных с использованием общей анестезии.
Исследования показывают, что стерилизация маточных труб является исключительно безопасной хирургической процедурой. Сообщается, что летальность составляет всего 4 случая на 100 000 процедур в больницах США (Peterson et al., 1982), но достигает 19 случаев на 100 000 процедур в Бангладеш (Grimes et al., 1982). Большинство смертей вызвано осложнениями, связанными с применением анестезии, даже если общая анестезия не используется.Смертельные случаи произошли также от кровоизлияний и термических травм (Peterson et al., 1983). Сообщения о нефатальных осложнениях различаются. В целом, такие исследования показывают, что серьезные осложнения возникают редко и зависят от хирургического доступа, техники анестезии и метода окклюзии маточных труб.
В литературе не сообщалось о серьезных долгосрочных негативных физиологических эффектах стерилизации маточных труб. Большое внимание уделялось нарушениям менструального цикла, так называемому посттрубному синдрому, который был выявлен в ряде исследований до 1980 года.Эти ранние исследования имели методологические проблемы; Более поздние исследования, лучше спланированные, не обнаружили никаких доказательств посттрубного синдрома. Когда менструальные изменения действительно произошли, примерно столько же женщин испытали улучшение симптомов, сколько испытали вредное изменение (Bhiwandiwala et al., 1983). Многие из наблюдаемых изменений были связаны с прекращением использования ОК или ВМС. Исследования показали противоречивые результаты по вопросу о повышенном риске гистерэктомии после стерилизации. Было высказано предположение, что любая наблюдаемая корреляция может быть объяснена тем фактом, что после стерилизации женщины либо она, либо ее врач могут быстрее прибегнуть к хирургическому лечению любой гинекологической проблемы.
Мужская стерилизация или вазэктомия — это рассечение или закупорка семявыносящего протока для предотвращения переноса сперматозоидов. Несмотря на то, что вазэктомия безопасна, проста и очень эффективна, в большинстве стран она не пользуется популярностью. Большинство пользователей проживают в США, Великобритании, Китае и Индии. Доступ к услугам и мотивационные факторы были названы причинами в целом низкого уровня их использования. Немногие исследования сообщают о каких-либо беременностях после вазэктомии, а в большинстве из них частота неудач составляет менее 1 процента, причем большинство неудач связано с незащищенным половым актом вскоре после вазэктомии или спонтанного воссоединения семявыносящего протока (Trussell and Kost, 1987).
Процедура состоит из изоляции семявыносящего протока, затем его окклюзии путем перевязки (наиболее распространенный подход), коагуляции или наложения клипсы. Чаще всего применяется местная анестезия без премедикации. Риск смерти в результате вазэктомии чрезвычайно низок. Ассоциация добровольной хирургической контрацепции зарегистрировала только два случая смерти, связанных с вазэктомией, связанных с более чем 160 000 процедурами в поддерживаемых ею программах (Ross et al., 1985).
Исследования неизменно не позволяют выявить долгосрочные риски для здоровья, связанные с вазэктомией.В отличие от результатов исследований на животных, по крайней мере шесть эпидемиологических исследований на людях, включая крупное исследование в Китае, показали, что риск инфаркта миокарда не увеличивается в течение 10 лет после вазэктомии (Goldacre et al., 1978, 1979; Walker et al. др., 1981; Петитти и др., 1982; Мэсси и др., 1984; Перрин и др., 1984). Возможные связи между вазэктомией и заболеванием предстательной железы были изучены (Sidney, 1987; Ross et al., 1985). За исключением одного недавнего исследования (Honda et al., 1988), не было обнаружено никакой связи между вазэктомией и заболеванием предстательной железы, и авторы этого исследования предложили правдоподобное альтернативное объяснение результатов. По-прежнему спорна связь между вазэктомией и последующими заболеваниями мочеполовых путей, такими как камни в почках (мочекаменная болезнь). В одном недавнем отчете было обнаружено, что риск образования камней в почках повышен на 70% у мужчин, перенесших вазэктомию (Kronmal et al., 1988). Другие исследования не обнаружили взаимосвязи, но возможность требует дальнейшей оценки.
Традиционные методы
Традиционные методы контрацепции включают периодическое воздержание или ритм, отстранение, спринцевание или полное воздержание. Неполное кормление грудью по требованию откладывает наступление овуляции и, таким образом, также может считаться формой контрацепции. Трудно измерить использование этих методов, поскольку их можно практиковать, не называя контрацепцией. По данным ООН, более 77 миллионов женщин прибегают к одному из этих методов (United Nations, 1989).Периодическое воздержание и отмена намного менее эффективны, чем большинство уже обсуждавшихся современных методов, с частотой неудач около 15–20 процентов в первый год использования (Trussell and Kost, 1987).
То, что грудное вскармливание может обеспечить значительную защиту от беременности, хорошо задокументировано (см. Обзор Hatcher et al., 1988). Показатели беременности среди населения зависят от распространенности и практики грудного вскармливания. Hatcher et al. (1988: 117) заключают: «Грудное вскармливание может быть эффективным методом контроля фертильности для населения, но эффективность грудного вскармливания непредсказуема для отдельной женщины, особенно с западными моделями грудного вскармливания и добавок.»
Периодическое воздержание или ритм основаны на осознании вариаций плодовитости женщины в течение менструального цикла с использованием календаря, базальной температуры тела и / или характера цервикальной слизи. Ритм не несет никакой опасности для здоровья или не имеет неконтрастных преимуществ для женщины. Может возникнуть повышенный риск оплодотворения старой, а не свежей яйцеклетки, что, возможно, приведет к более высокому риску истощения плода или врожденных дефектов. Исследования на животных показали, что возрастные гаметы могут быть связаны с увеличением числа преждевременных абортов и рождаемости. дефекты и двусмысленные ограниченные данные предполагают увеличение числа самопроизвольных абортов.Но исследования на людях неубедительны, ни подтверждая, ни опровергая возможные эффекты (Hatcher et al., 1988; Kambic et al., 1988).
Неизвестно, насколько часто во всем мире используется прерванный половой акт (половой акт). Нет никаких известных биологических побочных эффектов. Спринцевание и другие средства очистки влагалища после полового акта использовались для предотвращения зачатия с тех пор, как стало известно, что эякуляция во влагалище вызывает беременность. Этот метод не только крайне неэффективен для контрацепции, но также значительно увеличивает риск вагинальной инфекции.Спринцевание связано с повышенным риском ВЗОМТ, хотя эта связь не может быть причинной. Исследование случай-контроль показало, что у женщин, которые часто спринцевались, риск внематочной беременности в 4,4 раза выше (Chow et al., 1985).
Размеры новых исследований
Очевидно, что ни один современный метод контрацепции не может полностью избавить от последствий для здоровья, будь то неблагоприятные или полезные, или и то, и другое. Оральные контрацептивы, повышающие риск различных сердечно-сосудистых заболеваний, также защищают от ВЗОМТ, внематочной беременности и двух видов рака репродуктивной системы.Барьерные методы контрацепции, которые могут снизить передачу заболеваний, передающихся половым путем, также связаны с повышенным риском беременности. Стерилизация, как правило, чрезвычайно безопасная процедура, но при неправильном выполнении может быть опасной.
Приоритеты дальнейших исследований безопасности должны определяться частотой серьезных заболеваний в стране. Например, там, где рак печени уже представляет проблему, исследования в области контрацепции должны быть сосредоточены на влиянии методов контрацепции на это заболевание.В то же время исследования должны отвечать на сообщения о случаях, которые являются особенно необычными. Вывод о том, что в 9 из 10 случаев редкого заболевания использовался один и тот же метод контрацепции, указывает на необходимость дальнейших исследований. Эти решения далеко не простые. Нельзя игнорировать повсеместные заботы и опасения населения или правительства, даже если эмпирические данные отрицают их важность. Тем не менее, у нас остается ряд вопросов. При каком уровне заболеваемости становится необходимым эпидемиологическое исследование? Какой уровень риска приемлем для продолжения маркетинга конкретного метода? Насколько важны неприятные, но не смертельные побочные эффекты?
Текущие исследования по тестированию новых вариантов существующих методов контрацепции, а также разработка новых методов должны быть продолжены.Долгосрочные эффекты большинства методов могут быть определены только после многих лет использования, что требует повторных и длительных исследований. Когортные исследования необходимы для оценки общей картины смертности и заболеваемости, связанной с использованием противозачаточных средств, а исследования методом случай-контроль необходимы для оценки связанных с контрацептивами рисков для конкретных заболеваний. Более того, постоянное наблюдение за использованием всех гормональных контрацептивов как в развитых, так и в развивающихся странах имеет решающее значение.
В заключение, уместно рассмотреть различные риски использования противозачаточных средств.Из-за неопределенности, связанной с различными рисками для здоровья, связанными с каждым методом контрацепции, и методологической сложностью, присущей такому анализу, окончательный общий риск не может быть рассчитан с помощью метода (оценки рисков см. В Ory et al., 1983). Однако в развивающихся странах, где материнская смертность высока, а заболевания, связанные с контрацепцией, такие как инфаркт миокарда, не распространены, нет никаких сомнений в том, что контрацепция безопаснее, чем беременность и роды.
Любое решение относительно использования противозачаточных средств должно основываться не только на неконтрацептивных рисках и преимуществах, но и на эффективности метода.Также необходимо учитывать жизненную ситуацию каждого человека и уровень риска, свойственный его или ее характеристикам. Наконец, необходимо также учитывать жизненные последствия деторождения для матери и ребенка. Теперь мы обратимся к последствиям контролируемой фертильности для здоровья детей, снова с особым вниманием к категориям повышенного риска.
- 1
Примерно 6 процентов британских женщин и 9 процентов американских женщин заболевают раком груди в течение своей жизни (Schlesselman et al., 1988).
- 2
Ни DMPA, ни NET не были одобрены для использования в США. См. Ричард и Лазанья (1987) для обзора дебатов об одобрении.
Преимущества и риски контрацепции — контрацепция и репродукция
Беременность и роды сопряжены с риском заболеваемости и смертности. Хотя противозачаточные средства, которые пары используют, чтобы избежать беременности, имеют свои собственные риски для здоровья, они также имеют существенную неконтрацептивную пользу для здоровья.Информация об этих рисках и преимуществах необходима для принятия обоснованных решений. Например, оральные контрацептивы не только предотвращают беременность, но также снижают риск рака эндометрия и яичников и защищают от острых воспалительных заболеваний органов малого таза и внематочной беременности. Однако оральные контрацептивы повышают риск сердечно-сосудистых заболеваний. ВМС обеспечивают эффективную контрацепцию, но повышают вероятность инфицирования в определенных группах высокого риска. Барьерные методы контрацепции обеспечивают менее эффективную контрацепцию, но они защищают от инфекций, передаваемых половым путем, включая вирус иммунодефицита человека (ВИЧ).Важность неконтрацептивных преимуществ и рисков противозачаточных средств варьируется в зависимости от общества из-за разницы в распространенности соответствующих заболеваний.
В этой главе рассматриваются данные об эффективности и последствиях для здоровья конкретных методов контрацепции. Наше внимание ограничено биологическими последствиями использования метода, хотя каждый метод может иметь психологические риски и преимущества. Наша цель — предоставить отчет о прямых последствиях использования противозачаточных средств для здоровья, независимо от того, какое влияние оказывает контроль фертильности на здоровье, позволяя женщинам контролировать свою фертильность.Этот анализ особенно важен, потому что в некоторых странах официальные лица здравоохранения преуменьшают пользу для здоровья от более низкой фертильности, опасаясь неблагоприятных последствий для здоровья от широкого использования современных противозачаточных средств, особенно в обстоятельствах, когда медицинский надзор за применением противозачаточных средств ограничен.
Наше рассмотрение эффективности противозачаточных средств основано на недавнем критическом обзоре литературы, проведенном Trussell и Kost (1987). Изученные ими исследования, а также большинство эпидемиологических и клинических исследований воздействия противозачаточных средств на здоровье были проведены в развитых странах.Мы осознаем сложность обобщения этих результатов на особые ситуации в области здравоохранения и культуры в развивающихся странах. Кроме того, существует немного исследований влияния различных методов контрацепции на риск заболеваний, которые обычно ограничиваются развивающимися странами. Во многих случаях имеющиеся данные относятся к противозачаточным средствам, которые широко использовались в 1960-х и начале 1970-х годов и ориентированы на потребителей в то время. Дизайн исследования, качество данных, размер выборки и анализ часто были недостаточными для того, чтобы сделать окончательные выводы.Очевидно, что необходимы дополнительные исследования в развивающихся странах, и фактически исследования, спонсируемые Всемирной организацией здравоохранения, уже продолжаются. Тем не менее, мы рассматриваем имеющуюся информацию как разумное руководство для оценки риска беременности по сравнению с рисками и преимуществами использования противозачаточных средств в развивающихся странах.
Оральные контрацептивы
По оценкам Организации Объединенных Наций, оральные контрацептивы в настоящее время используют почти 62 миллиона женщин (United Nations, 1989).Доступны два типа оральных контрацептивов (ОК): комбинированные ОК, состоящие из гормонов эстрогена и прогестина, и таблетки, содержащие только прогестин (часто называемые мини-пили). Комбинированные ОК используются гораздо большим количеством женщин, и в результате большинство эпидемиологических исследований рассматривают этот тип, особенно препараты, популярные в период с 1960-х до середины 1970-х годов. ОК предотвращают беременность, прежде всего, подавляя овуляцию, хотя изменения в слизистой шейки матки и эндометрии также могут иметь противозачаточный эффект.Показатели неудач, связанных с использованием ОК, низки — примерно 3 процента женщин, принимавших ОК, забеременели в первый год использования, в основном из-за неправильного или неполного использования (Trussell and Kost, 1987).
Польза для здоровья
Крупное когортное исследование, проведенное в Соединенном Королевстве, предоставило четкие доказательства того, что использование ОК снижает риск железодефицитной анемии как у нынешних, так и у бывших пользователей (Королевский колледж врачей общей практики, 1970). Эффект, вероятно, вызван уменьшением менструальных выделений и, как следствие, увеличением запасов железа.Это преимущество может быть особенно важным в развивающихся странах, где дефицит железа является проблемой (Stadel, 1986).
Исследования «случай-контроль» и когортные исследования выявили снижение риска доброкачественных заболеваний груди, связанного с применением ОК (Stadel, 1986). Относительный риск у женщин, которые принимали ОК более двух лет, по сравнению с теми, кто их не принимал, составляет около 0,6 для фиброзно-кистозной болезни, 0,3 для фиброаденомы и около 0,5 для опухолей молочной железы без биопсии. Этот сниженный риск не сохраняется у бывших пользователей, которые не использовали ОК более одного года (Brinton et al., 1981). Поскольку этот эффект, скорее всего, связан с высоким содержанием прогестина в ранних составах таблеток, современные составы ОК не могут снизить риск доброкачественного заболевания груди.
Несколько исследований показали, что использование ОК снижает риск функциональных кист яичников. Этот эффект, вероятно, связан с подавлением овуляции (Stadel, 1986). Имеющиеся данные также свидетельствуют о том, что ОК защищают от миомы матки, причем защита возрастает с увеличением продолжительности использования ОК (Ross et al., 1986). Хотя до сих пор существуют предположения о механизме, защитный эффект против миомы может быть связан с тем, как прогестины в ОК модифицируют действие циркулирующих эстрогенов, которые могут способствовать образованию миомы.
Несколько исследований в развитых и развивающихся странах показали, что текущее или недавнее использование ОК снижает риск воспалительных заболеваний органов малого таза (ВЗОМТ), основной причины женского бесплодия (Stadel, 1986; Gray and Campbell, 1985). Эти исследования показали, что использование ОК снижает риск в среднем примерно на 40 процентов.Могут действовать два механизма: ОК могут изменять слизистую шейки матки, предотвращая проникновение патогенных организмов в верхние отделы половых путей; или ОК уменьшают менструальный кровоток, тем самым уменьшая количество среды, доступной для роста бактерий (Rubin et al., 1982). К сожалению, большинство исследований оральных контрацептивов и ВЗОМТ проводилось в больницах, поэтому результаты могут не относиться к женщинам, у которых нет симптомов или у которых есть ВЗОМТ, не требующие госпитализации (Вашингтон и др., 1985).Например, ОК могут защищать от гонореи, важной причины острого ВЗОМТ, требующего госпитализации, в то время как другие бактериальные этиологии, вызывающие менее тяжелые ВЗОМТ, такие как хламидиоз, могут получить незначительную защиту от использования ОК или не получить ее вовсе.
ОК, поскольку они очень эффективны в подавлении овуляции, значительно снижают риск внематочной беременности. Результаты крупных исследований случай-контроль, проведенных в США и развивающихся странах, показали, что у нынешних пользователей ОК в 10 раз меньше шансов иметь внематочную беременность, чем у женщин, не использующих никаких методов (Ory and the Women’s Health Study, 1981; Gray, 1984).Поскольку риск смерти от внематочной беременности высок для женщин, живущих в сельских районах в развивающихся странах, этот эффект особенно примечателен.
Еще одним важным преимуществом использования ОК является снижение риска рака эндометрия и яичников. Несколько эпидемиологических исследований подтвердили снижение заболеваемости раком эндометрия среди пользователей. Исследование рака и стероидных гормонов (CASH), проведенное в США, показало, что риск рака эндометрия снизился на 40% даже спустя долгое время после прекращения приема ОК, а польза увеличивалась с увеличением общей продолжительности приема таблеток (Центры по заболеваниям). Control и Национальный институт детского здоровья и развития человека, 1987a, 1987b).Непрерывная защита, которую таблетка обеспечивает бывшим потребителям, не совсем понятна, но, очевидно, канцерогенное действие эстрогена на эндометрий устраняется прогестином в таблетке.
Исследование CASH также обнаружило 40-процентное снижение риска рака яичников (Центры по контролю заболеваний и Национальный институт здоровья детей и развития человека, 1987a, 1987b). Другие эпидемиологические исследования подтвердили эти выводы. Подавление овуляции и подавление секреции гормона гонадотропина были постулированы как механизмы этой защиты.Примечательно, что независимые эпидемиологические исследования убедительно доказали, что таблетки защищают женщин от рака эндометрия и яичников. Такая консистенция свидетельствует об истинном биологическом эффекте.
Неблагоприятные последствия для здоровья: сердечно-сосудистые заболевания
Сердечно-сосудистые заболевания являются основной причиной смерти в развитых странах, где проводилось большинство исследований связи между употреблением ОК и сердечно-сосудистыми заболеваниями. Эти заболевания менее распространены в развивающихся странах, поэтому изменение их возникновения в результате использования ОК может быть не таким значительным, как в промышленно развитых странах.
Использование ОК увеличивает риск сердечно-сосудистых заболеваний, в частности риск венозной тромбоэмболии, инфаркта миокарда и инсульта (Stadel, 1986; Prentice and Thomas, 1987; Vessey, 1980). Риск серьезных заболеваний или смерти, связанных с употреблением ОК, в результате неблагоприятных сердечно-сосудистых эффектов в основном сосредоточен среди пожилых женщин старше 30 лет и женщин, которые курят сигареты или имеют другие факторы риска сердечно-сосудистых заболеваний. Повышенный риск сердечно-сосудистых заболеваний, по-видимому, напрямую связан с содержанием в таблетке как эстрогена, так и прогестина.И риски могут быть значительно ниже с более новыми низкодозированными препаратами.
Венозный тромбоз — это закупорка вены частицами сгустка крови. Тромбоэмболия возникает, когда сгусток крови перемещается из основного места в другое, например, в легкие или мозг. Это основной источник болезней, которые могут привести к смерти. Хотя риск венозной тромбоэмболии повышен для текущих пользователей ОК, повышенный риск не сохраняется среди бывших пользователей и не связан с продолжительностью использования (Vessey, 1980).Чем выше содержание эстрогена в ОК, тем выше риск венозной тромбоэмболии как при тромбозе поверхностных, так и глубоких вен (Stadel, 1986). Риск венозной тромбоэмболии среди потребителей таблеток, по-видимому, не связан с курением сигарет. Механизмы, лежащие в основе увеличения венозной тромбоэмболии, включают эффекты эстрогена или факторов свертывания крови, которые увеличивают свертываемость крови.
Инфаркт миокарда и инсульт — гораздо более важные причины смертности, связанной с ОК.Риск сильно зависит от возраста и наличия других сердечно-сосудистых факторов риска, включая курение сигарет, гипертонию и диабет. Ежегодный риск инфаркта миокарда, связанный с текущим использованием ОК, повышается с примерно 4 случаев на 100 000 среди некурящих пользователей ОК в возрасте от 30 до 39 до 185 случаев на 100 000 среди курильщиков ОК в возрасте от 40 до 44 (Stadel, 1986). Было обнаружено, что текущее использование ОК несколько повышает артериальное давление у большинства женщин, что, возможно, является фактором, способствующим патогенезу инфаркта миокарда и инсульта у нынешних пользователей ОК.Использование ОК приводит к трех-шестикратному увеличению риска явной гипертонии, увеличиваясь с возрастом женщины и продолжительностью использования ОК. Следует помнить, что эти риски связаны с использованием таблеток с относительно высокими дозами 1960-х и 1970-х годов и схемами их использования в зависимости от таких факторов, как возраст и курение.
Другие возможные последствия для здоровья
Метаболические эффекты
Метаболические изменения могут лежать в основе воздействия ОК на инфаркт миокарда. Эстрогены обладают явно желаемым эффектом повышения концентрации холестерина ЛПВП (липопротеинов высокой плотности).В зависимости от типа прогестины могут увеличиваться, уменьшаться или не влиять на холестерин ЛПВП (полное обсуждение изменений холестерина ЛПВП см. В Vessey, 1980). Чистый эффект различных составов ОК на холестерин ЛПВП зависит как от дозы эстрогена, так и от дозы и типа прогестина (Stadel, 1986).
Было обнаружено, что текущее использование ОК снижает толерантность к глюкозе у большинства женщин, хотя это снижение кажется небольшим и не связано с продолжительностью использования. Это снижение напрямую связано с содержанием эстрогенов в ОК (Stadel, 1986).
Неопластические заболевания
Формы неоплазии, которые вызывают наибольшее беспокойство из-за потенциальных последствий использования ОК, — это рак груди, рак шейки матки, рак эндометрия и рак яичников. Есть две основные причины для беспокойства. Во-первых, эти виды рака являются основными причинами заболеваемости и смертности, особенно рака груди в развитых странах и рака шейки матки в некоторых развивающихся странах. 1 Во-вторых, грудь, матка и яичники являются эндокринно-зависимыми органами, и большое количество исследований показывает, что гормонально связанные факторы, такие как возраст наступления менархе и возраст первых родов, влияют на риск развития опухолевых заболеваний. .Таким образом, любой фактор, изменяющий гормоны, требует тщательного изучения как возможный канцероген или антиканцероген для этих органов. Кроме того, рак шейки матки вызывается вирусом папиломы человека, и противозачаточные средства могут влиять на передачу.
Сложные методологические проблемы затрудняют изучение возможных взаимосвязей между употреблением ОК и этими видами рака. К таким проблемам относятся возможный длительный латентный период и сложность оценки факторов, которые могут повлиять на действие ОК, таких как возраст первой беременности при раке груди и количество половых партнеров при раке шейки матки.Фактически, некоторые исследования рака груди и шейки матки среди пользователей ОК не обнаружили влияния на риск рака, а другие предполагали его увеличение. Поскольку рак груди и шейки матки являются двумя наиболее распространенными видами рака, поражающими женщин, дебаты приобрели актуальность, в отличие от других рисков для здоровья. В программах планирования семьи в наименее развитых странах обычно не хватает ресурсов для мониторинга и адекватного реагирования на эти виды рака. Например, скрининг по Папаниколау (Пап), который является рутинным в развитых странах, обычно не проводится во многих развивающихся странах.Хотя использование ОК явно обеспечивает защиту от развития рака эндометрия и яичников, его влияние на другие злокачественные новообразования, как правило, неясно.
Связь между употреблением ОК и раком груди противоречива. Исследование рака и стероидных гормонов, крупнейшее на сегодняшний день, было проведено в восьми регионах США с 1980 по 1982 год (Центры по контролю за заболеваниями и Национальный институт детского здоровья и развития человека, 1986). Это исследование не выявило повышенного риска рака груди среди пользователей таблеток, независимо от продолжительности приема или состава ОК.Даже группы, о которых известно, что они подвержены высокому риску, такие как женщины с предшествующим доброкачественным заболеванием груди или семейным анамнезом рака груди, нерожавшие женщины или те, у кого был поздний возраст первой доношенной беременности, не были затронуты использованием ОК. Разногласия касаются длительного использования ОК, использования в раннем возрасте или использования до первой доношенной беременности. Одно исследование показало более высокий уровень пременопаузального рака груди среди женщин, которые принимали ОК с высоким содержанием прогестина до 25 лет. Другое исследование женщин, длительное время принимавших ОК до рождения первого ребенка, показало, что риск рака груди равен в некоторых случаях почти вдвое (Pike et al., 1983; Макферсон и др., 1983; Meirik et al., 1986). Хотя последующий анализ данных CASH, который воспроизводил анализ, сделанный Пайком и Макферсоном, противоречил их выводам, недавний анализ данных исследования CASH предполагает, что очень длительное использование ОК может снизить возраст начала рака груди на долгое время. небольшая группа первородящих женщин без заметного влияния на женщин в совокупности (Stadel et al., 1988).
Рак груди редко встречается среди женщин в развивающихся странах, а рак груди в пременопаузе в этих группах населения встречается редко.Хотя в небольших избранных подгруппах может быть повышенный риск, в совокупности, вероятно, нет заметного увеличения риска. McPherson et al. (1983) предположили, что любой возможный риск рака груди, связанный с использованием ОК в раннем возрасте, может проявиться не ранее, чем через 20 лет после этого использования, и в этом случае исследователи не смогут обнаружить такую взаимосвязь в настоящее время. Исследование CASH не обнаружило повышенного риска рака груди в течение 10-15 лет после использования, даже если использование началось в раннем возрасте (Schlesselman et al., 1988). Преобладающие эпидемиологические исследования показывают, что ОК не увеличивают риск рака груди, и любое увеличение, которое может иметь место для определенных подгрупп женщин, невелико. Более того, несоответствия между исследованиями позволяют предположить, что могут возникнуть методологические проблемы в исследовании этого сложного заболевания.
По имеющимся данным, рак шейки матки является наиболее частым злокачественным новообразованием среди женщин в развивающихся странах (Lunt, 1984). Определенной причинно-следственной связи между использованием ОК и раком шейки матки не установлено.Некоторые из крупных проведенных эпидемиологических исследований не выявили повышенного риска, а некоторые обнаружили значительно повышенный риск, по крайней мере, в определенных подгруппах (Piper, 1985; Brinton et al., 1986; Ebeling et al., 1987; Irwin et al., 1988). ). Большое исследование Всемирной организации здравоохранения, в которое вошли многие развивающиеся страны, обнаружило некоторые признаки повышенного риска при длительном использовании ОК (Всемирная организация здравоохранения, 1985a), но эти исследования имеют серьезные методологические проблемы, в первую очередь систематическую ошибку обнаружения, вызванную увеличением Пап. скрининг пользователей ОК по сравнению с теми, кто не использует ОК, и различий в сексуальном поведении между пользователями и не пользователями ОК (Piper, 1985; Swan and Petitti, 1982).Более поздние исследования пытались решить эти методологические проблемы, но результаты остаются противоречивыми. Хотя ОК, вероятно, существенно не увеличивают общий риск дисплазии шейки матки или рака, длительное использование ОК или их использование определенными подгруппами женщин может увеличить риск. Два крупных британских когортных исследования показали более высокую частоту неоплазии шейки матки среди пользователей оральных контрацептивов (Vessey et al., 1983; Beral et al., 1988). Самый важный вывод из конфликта по поводу этих результатов — важность ежегодного скрининга Папаниколау для предотвращения инвазивного рака шейки матки.
ОК связаны со злокачественной меланомой (раком кожи), но эта связь довольно слабая и, возможно, осложняется различиями в воздействии солнечного света (Stadel, 1986). Некоторые исследования действительно предполагают рост в определенных подгруппах женщин, особенно в тех, кто длительно употребляет наркотики (Bain et al., 1982; Beral et al., 1984; Holly et al., 1983; Ramcharan et al., 1981). Однако из-за редкости этого злокачественного новообразования в развивающихся странах связанный с ним риск довольно низок и не очень важен для политики общественного здравоохранения.
Недавние исследования методом случай-контроль выявили повышенный риск гепатоцеллюлярной карциномы (рака печени) среди пользователей ОК, в основном ограниченный длительными пользователями (Forman et al., 1986; Neuberger et al., 1986; Henderson et al., 1983 г.). К сожалению, все эти исследования имели небольшой размер выборки и методологические проблемы, которые могли повлиять на результаты. Поскольку гепатоцеллюлярная карцинома в развитых странах встречается крайне редко, связанный с этим риск очень низок. Заболевание — гораздо более распространенная проблема во многих развивающихся странах, особенно там, где широко распространен хронический гепатит B.Взаимосвязь между употреблением ОК, гепатитом В и раком печени изучена недостаточно. Всемирная организация здравоохранения проводит многоцентровое исследование методом случай-контроль в трех развивающихся странах для решения этого вопроса.
Очевидно, что использование ОК увеличивает риск гепатоцеллюлярной аденомы (ГКА), редкой доброкачественной опухоли печени, которая может вызвать серьезное внутрибрюшное кровотечение и смерть. Летальность составляет примерно 8 процентов (Rooks et al., 1979). Риск, связанный с использованием ОК, очень низок и оценивается примерно в 2 случая ГКА на 100 000 пользователей в год среди женщин, которые использовали ОК пять и более лет (Stadel, 1986).
Другие эффекты
Было высказано предположение, что использование ОК может ускорить появление болезни желчного пузыря у восприимчивых женщин (Королевский колледж врачей общей практики, 1982), хотя доказательства этой гипотезы ограничены. Ранние исследования (Бостонская программа совместного надзора за наркотиками, 1974; Королевский колледж врачей общей практики, 1982) показали, что риск заболевания желчного пузыря может быть повышен у пользователей ОК. Недавние исследования и дальнейший анализ информации из британских исследований, которые впервые показали повышенный риск заболевания желчного пузыря у пользователей ОК (Layde et al., 1982; Wingrave and Kay, 1982), не смогли подтвердить эту связь.
Были проведены обширные исследования влияния гормональных контрацептивов на исход беременности до или во время беременности. Хотя есть некоторые сообщения о побочных эффектах, большинство исследований не демонстрируют повышенного риска, а несколько всеобъемлющих обзоров литературы пришли к выводу, что внутриутробное воздействие синтетических стероидов в дозах, используемых для контрацепции, не приводит к значительным пагубным последствиям для роста плода. или развитие (Уилсон и Брент, 1981; Всемирная организация здравоохранения, 1981; Симпсон, 1985).
Было показано, что даже при низких дозах эстрогеновый компонент комбинированных ОК подавляет объем молока у кормящих матерей. Контрацептивы, содержащие только прогестин, в том числе мини-пили и методы длительного действия, обсуждаемые ниже, не подавляют выработку молока и могут использоваться кормящими грудью женщинами (Всемирная организация здравоохранения, 1981). Хотя синтетические гормоны таблетки действительно передаются грудному ребенку, никаких побочных эффектов не наблюдалось. В некоторых сообщениях постулируется связь между врожденными дефектами и использованием гормональных контрацептивов до или во время беременности.Однако большинство исследований не показывают повышенного риска вредного воздействия на рост или развитие плода (Wilson and Brent, 1981; World Health Organization, 1981; Simpson, 1985).
Внутриматочные средства
Внутриматочная спираль (ВМС), которая вводится и остается в матке, предотвращает зачатие посредством нескольких способов действия. ВМС могут быть лекарственными или немедикаментозными; Примеры включают инертную петлю Lippes, Copper-T (лекарственный препарат с медью) и прогестасерт (лекарственный препарат с прогестероном).ВМС очень эффективны, частота отказов составляет менее 6 процентов в первый год использования. Многие неудачи происходят из-за необнаруженного изгнания ВМС (Trussell and Kost, 1987). Похоже, что новые медные ВМС имеют гораздо меньшую частоту отказов — от 1 до 2 процентов. Показатели использования ВМС сильно различаются в зависимости от страны. Отчасти из-за того, что ВМС широко используются в Китае, это наиболее часто используемый обратимый метод контроля рождаемости в мире. В настоящее время ВМС используют около 79 миллионов женщин, почти 58 миллионов из которых живут в Китае (United Nations, 1989).
Поскольку ВМС, по-видимому, предотвращают как внутриутробную, так и внематочную беременность, общий риск внематочной беременности снижается при использовании ВМС примерно на 60 процентов, согласно исследованиям, проведенным в США и международных организациях ВОЗ (Ory and the Women’s Health Study, 1981; Gray, 1984). . Однако от 5 до 15 процентов беременностей, связанных с ВМС, являются внематочными, что указывает на то, что ВМС более эффективны для предотвращения внутриутробной беременности. Выделяющие прогестерон ВМС уменьшают менструальную кровопотерю и дисменорею (Hatcher et al., 1988). Никаких других преимуществ для здоровья без контрацепции при использовании ВМС выявлено не было.
Основные риски для здоровья, связанные с использованием ВМС, включают воспалительные заболевания органов малого таза, трубное бесплодие, септический аборт, самопроизвольный аборт и перфорацию матки. Связанный с этим риск смертности в Соединенных Штатах чрезвычайно низок и оценивается в 1-2 случая смерти на 100 000 пользователей и в основном связан с прекращением производства Dalkon Shield (Ory et al., 1983). Там, где доступ к медицинским учреждениям ограничен, а диагностика и лечение осложнений откладываются, уровень смертности может быть выше.
В отличие от других современных методов временной контрацепции, ВМС увеличивает риск воспалительных заболеваний органов малого таза (Grimes, 1987). ВЗОМТ обычно, хотя и не всегда, является результатом заболеваний, передающихся половым путем (ЗППП). В результате большая часть риска ВЗОМТ, связанного с использованием ВМС, в основном приходится на женщин, которые подвержены повышенному риску развития ЗППП. Было обнаружено, что в Соединенных Штатах у женщин, использующих ВМС других типов, кроме Dalkon Shield, риск ВЗОМТ примерно в 1,5–2 раза выше, чем у женщин, не использующих никаких методов.Соответствующие данные по развивающимся странам показывают относительный риск 2,3 (Gray and Campbell, 1984). Риск в значительной степени сконцентрирован в первые несколько месяцев после введения ВМС, поскольку введение может привести к попаданию бактерий в матку (Lee et al., 1988).
Наличие ВЗОМТ явно связано с последующим трубным бесплодием. Два исследования случай-контроль в США показали, что риск трубного бесплодия среди первородящих женщин, когда-либо применявших ВМС, был вдвое выше, чем у тех, кто их не использовал (Daling et al., 1985; Cramer et al., 1985). По-видимому, этот повышенный риск трубного бесплодия связан с наличием ВЗОМТ, даже если ВЗОМТ никогда не распознается клинически. Однако женщины, которые сообщили, что у них был только один половой партнер, не имели повышенного риска трубного бесплодия, связанного с использованием ВМС (Cramer et al., 1985). Следовательно, в группах населения, в которых ЗППП представляют собой серьезную проблему, может быть менее целесообразным продвигать использование ВМС. Однако в таких странах, как Китай, где ЗППП встречаются нечасто, ВМС является безопасным и приемлемым методом.
Если беременность действительно наступила с установленной ВМС, вероятен самопроизвольный аборт, который происходит в 50 процентах случаев, когда ВМС остается на месте, и в 25 процентах случаев, когда она удаляется (Hatcher et al., 1988 ). Если оставить ВМС на месте, может произойти септический аборт во втором триместре, который может быть фатальным для пользователя ВМС.
Перфорация матки может произойти во время введения ВМС, но это относительно редко, вероятно, происходит менее чем в 1% случаев введения, и обычно не является серьезным (Hatcher et al., 1988). Риск перфорации значительно увеличивается среди кормящих женщин и женщин в период между 1 и 8 неделями после родов (но меньше в течение первых 4 или 5 дней после родов), очевидно, из-за более мягкой мускулатуры матки (Heartwell and Schlesselman, 1983). Как правило, рекомендуется удалять ВМС при перфорации.
Барьерные методы
Поскольку они могут предотвратить передачу заболеваний, передаваемых половым путем, включая вирус иммунодефицита человека (ВИЧ), большое внимание уделяется спермицидам и барьерным методам контрацепции, в основном презервативам, диафрагмам и губкам.По оценкам Организации Объединенных Наций, 48 миллионов женщин или их партнеров используют эти методы, но это число может быстро расти (United Nations, 1989). Эффективность этих методов во многом зависит от мотивации и соблюдения требований пользователей. В результате средняя частота неудач обычно выше, чем при использовании любого другого современного метода контрацепции.
Презервативы — очень безопасный метод контроля над рождаемостью, но их эффективность в качестве противозачаточного средства и профилактики заболеваний зависит от постоянного и правильного использования.На практике частота отказов оценивается в 12 процентов в год (Tressell and Kost, 1987). Ряд исследований in vitro продемонстрировали, что латексные презервативы являются эффективным барьером для вируса простого герпеса 2 типа, трахомарлов хламидии, цитомегаловируса и ВИЧ. Презервативы, очевидно, уменьшают передачу микроорганизмов, присутствующих в семенной жидкости, таких как Neisseria gonorrhoeae, вирус гепатита B и Trichomonas vaginalis (Conant et al., 1984; Judson et al., В печати; Katznelson et al., 1984; Conant et al. ., 1986; Stone et al., 1986).
Данные об использовании презервативов in vivo и ЗППП ограничены. Несколько исследований показали более низкую частоту гонореи и ВИЧ-инфекции среди пользователей презервативов и / или их партнеров (Barlow, 1977; Hart, 1974; Hooper et al., 1978; Fischl et al., 1987; Centers for Disease Control, 1987). . Однако эти исследования противоречат тому факту, что пользователи презервативов могут отличаться от тех, кто их не использует, по многим важным характеристикам (Feldblum and Fortney, 1988). Тем не менее, хотя доказательства неубедительны, имеющиеся данные позволяют предположить, что презервативы могут быть весьма эффективным средством профилактики ЗППП (Horsburgh et al., 1987). Их неспособность защитить скорее объясняется неправильным использованием, чем неисправностью продукта (Centers for Disease Control, 1988).
Спермициды — это химические вещества, которые инактивируют сперматозоиды во влагалище до того, как они переместятся в верхние половые пути. Противозачаточная губка со спермицидами может обеспечить некоторую защиту от ЗППП, хотя, как и в случае других барьерных методов, эффективность этого противозачаточного средства во многом зависит от соблюдения пользователем. Частота неудач в первый год использования может достигать 18 процентов среди первородящих женщин и около 30 процентов среди рожавших женщин (Trussell and Kost, 1987).Лабораторные и клинические данные свидетельствуют о том, что их вирулицидное действие может подавлять рост Neisseria gonorrhoeae (Cowan and Cree, 1973; Singh et al., 1972), вируса простого герпеса типа 2 (Singh et al., 1976) и ВИЧ (Hicks et al., др., 1985). Хотя доказательства немногочисленны, есть некоторые свидетельства того, что спермициды также защищают от рака шейки матки, который был связан с вирусом папилломы человека (Spring and Gruber, 1985).
Губка также сопряжена с риском для здоровья. Пользователи губок могут подвергаться повышенному риску вагинального кандидоза, поскольку нормальный рост бактерий подавляется определенными типами спермицидов, что приводит к чрезмерному росту кандиды (Rosenberg et al., 1987). Также существует связь между губкой и синдромом токсического шока (СТШ), который в тяжелых случаях может привести к шоку, коме или смерти. Очевидно, что у тех, кто употребляет губки, риск СТШ в 10,5 раз выше, чем у женщин, использующих безбарьерный метод (Schwartz et al., 1989). Однако связанный с этим риск невелик, поскольку СТШ — чрезвычайно редкое заболевание.
Диафрагма (со спермицидом), как и презерватив, при правильном и постоянном использовании может быть эффективным противозачаточным средством. Из-за неадекватной мотивации, неправильной подгонки или непоследовательного использования средняя частота отказов составляет примерно 18 процентов в год (Trussell and Kost, 1987).Диафрагма снижает риск гонореи, ВЗОМТ и трубного бесплодия (Jick et al., 1982; Kelaghan et al., 1982; Cramer et al., 1987). Несколько исследований показали, что дисплазия шейки матки и неоплазия шейки матки менее распространены среди пользователей (Wright et al., 1978; Harris et al., 1980; Celentano et al., 1987). Поскольку диафрагмы и губки почти всегда используются со спермицидами, трудно разделить конкретные эффекты каждого из них.
Как и в случае с губкой, риск СТШ значительно увеличивается у пользователей диафрагмы (Schwartz et al., 1989). Тем не менее, соответствующий риск составляет всего около 0,2 процента в год. Менее серьезным, но более частым осложнением, связанным с использованием диафрагмы, являются инфекции мочевыводящих путей, которые возникают в 2-3 раза чаще среди пользователей, чем у тех, кто их не использует (Foxman and Frerichs, 1985; Fihn et al., 1985; Vessey et al., 1987). .
Противозачаточные средства длительного действия
Было разработано несколько методов контрацепции длительного действия, состоящих в основном из инъекций и имплантатов. Уровень их использования все еще относительно невелик: по оценкам, чуть более 6 миллионов женщин употребляют инъекционные препараты (United Nations, 1989).Эти методы очень эффективны и удобны в использовании и обеспечивают защиту от беременности от одного месяца до пяти лет. Все они содержат прогестин, что может привести к нарушению менструального цикла.
Инъекционные препараты
Два инъекционных прогестина, Депо-Провера (ДМПА) и Нористерат (НЕТ), были одобрены более чем в 90 странах мира. 2 Расчетная частота отказов в первый год использования составляет от 0,3 до 0,4 процента, в зависимости от типа используемого прогестина (Trussell and Kost, 1987).Инъекции обычно делаются каждые 8–12 недель. Инъекционные препараты предотвращают беременность, подавляя овуляцию, утолщая слизистую шейки матки и изменяя слизистую оболочку эндометрия, что препятствует имплантации (Liskin and Quillin, 1982).
Связь между риском рака и употреблением инъекционных препаратов, особенно DMPA, остается спорной. Крупнейшее из опубликованных эпидемиологических исследований — это текущее исследование методом случай-контроль, проводимое Всемирной организацией здравоохранения. Это исследование не обнаружило повышенного риска рака груди и эндометрия, а анализ инвазивного рака шейки матки был признан неубедительным.Окончательные результаты в отношении рака груди и шейки матки ожидаются в ближайшем будущем из этого исследования и исследования в Новой Зеландии. Проведение этих и других исследований затруднялось из-за небольшого размера выборки и короткой продолжительности воздействия. Данные на животных предполагают, что DMPA может увеличивать риск рака груди и эндометрия (Всемирная организация здравоохранения, 1986a).
Сообщаемые метаболические эффекты инъекционных препаратов включают изменения артериального давления и уровней инсулина, холестерина и триглицеридов (Liskin et al., 1987; ВОЗ, 1986b). Различные исследования пользователей DMPA и NET обнаружили как увеличение, так и снижение общего холестерина и холестерина ЛПВП. Таким образом, результаты противоречивы, и ни один из них не продемонстрировал четкой клинической значимости (Liskin et al., 1987). Не было опубликовано исследований о возможной связи между использованием DMPA или NET и риском сердечно-сосудистых заболеваний. В отличие от ОК, инъекционные препараты, по-видимому, мало влияют на свертывающую и фибринолитическую системы, влияющие на свертываемость крови.
Аменорея или эпизоды нерегулярных, непредсказуемых кровотечений — наиболее часто встречающиеся проблемы с инъекционными препаратами и основная причина прекращения их употребления (World Health Organization, 1978; Swenson et al., 1980; Всемирная организация здравоохранения, 1987b). От половины до двух третей пользователей не имеют регулярных менструальных циклов в первый год использования (Liskin et al., 1987). Через год использования у 50 процентов пользователей будет аменорея. Обильное кровотечение встречается редко и встречается у 0,5 процента пользователей. И наоборот, поскольку кровотечение часто бывает более легким, чем обычно, сообщалось о повышенном уровне гемоглобина (Всемирная организация здравоохранения, 1986b).
Инъекционные препараты, по-видимому, не оказывают постоянного воздействия на фертильность, хотя овуляция может подавляться в течение четырех-девяти месяцев или более после последней инъекции (Liskin et al., 1987; Pardthaisong et al., 1980; Affandi et al., 1987). Инъекционные препараты могут защитить от ВЗОМТ, вызывая изменения цервикальной слизи (Gray, 1985).
Прогестины для инъекций могут защитить от рака эндометрия и яичников. Исследование ВОЗ «случай-контроль» показало снижение риска рака эндометрия у пользователей ПОУД, но выборка была довольно небольшой, и результаты неубедительны (Всемирная организация здравоохранения, 1986a). Данных о раке яичников еще меньше. Однако, поскольку инъекционные препараты предотвращают овуляцию, как и ОК, предполагается, что инъекционные препараты также снизят заболеваемость раком яичников; предварительные результаты исследования ВОЗ подтверждают эту возможность.
Имплантаты
Система подкожных имплантатов Norplant — еще одно высокоэффективное противозачаточное средство для прогестации. Пластиковые стержни длиной в один дюйм хирургическим путем имплантируются под кожу плеча и остаются на месте на несколько лет. Прогестин левоноргестрел высвобождается медленно и остается эффективным в течение трех-пяти лет. По данным большинства исследований, имплантаты имеют кумулятивную чистую частоту наступления беременности за пять лет менее 2 процентов (Segal, 1988).
Как и инъекции, наиболее частым побочным эффектом имплантатов является нарушение менструального цикла.Количество эпизодов ненормального кровотечения уменьшается с увеличением продолжительности использования, но, в отличие от инъекционных препаратов, имплантаты можно удалить, если возникнут серьезные осложнения. Пользователи Норпланта обычно защищены от внематочной беременности, так как овуляция подавляется. Преходящие кисты яичников встречаются у небольшого процента женщин, принимающих Норплант, хотя кисты в конечном итоге регрессируют (Salah et al., 1987; Diaz et al., 1987). Постоянное бесплодие, по-видимому, не является проблемой (Sivin et al., 1983; Diaz et al., 1987; Affandi et al., 1987). Несколько исследований показали, что плодовитость быстро возвращается после удаления имплантатов. Не было обнаружено никаких изменений в функции печени, углеводном обмене, свертывании крови, артериальном давлении или массе тела (Liskin et al., 1987). Особое значение при использовании имплантатов имеет очень низкий уровень прогестагена в крови, который намного ниже, чем при использовании других стероидных контрацептивов.
Стерилизация
Стерилизация — наиболее широко используемый в мире метод контрацепции.Более 108 миллионов женщин и 41 миллион мужчин прошли процедуры стерилизации (United Nations, 1989). Стерилизация безопасна и очень эффективна; большинство рисков для здоровья связано с плохой анестезией или хирургической техникой.
Беременность, выявленная после стерилизации маточных труб, может быть результатом зачатия до стерилизации или неудачной стерилизации. Частота неудач, которая зависит от метода окклюзии маточных труб, хирургического опыта и характеристик пациента, оценивается в среднем от 2 до 4 на 1000 в первый год использования (Trussell and Kost, 1987).Когда происходит неудачная стерилизация у женщин, внематочная беременность более вероятна, чем внутриутробная беременность, но абсолютная вероятность внематочной беременности на самом деле ниже, чем при отсутствии метода или даже ВМС.
Стерилизация маточных труб обычно выполняется через разрез брюшной полости. Преимущество вагинального доступа заключается в отсутствии видимых рубцов, но такая процедура увеличивает риск инфекции органов малого таза и, следовательно, используется реже. Фаллопиевы трубы могут быть заблокированы перевязкой (с удалением или без), коагуляцией, использованием униполярного или биполярного тока или механической окклюзией с помощью силиконовых лент или зажимов.Все процедуры, кроме традиционной лапаротомии, можно безопасно выполнять под местной анестезией, что позволяет избежать опасностей, связанных с использованием общей анестезии.
Исследования показывают, что стерилизация маточных труб является исключительно безопасной хирургической процедурой. Сообщается, что летальность составляет всего 4 случая на 100 000 процедур в больницах США (Peterson et al., 1982), но достигает 19 случаев на 100 000 процедур в Бангладеш (Grimes et al., 1982). Большинство смертей вызвано осложнениями, связанными с применением анестезии, даже если общая анестезия не используется.Смертельные случаи произошли также от кровоизлияний и термических травм (Peterson et al., 1983). Сообщения о нефатальных осложнениях различаются. В целом, такие исследования показывают, что серьезные осложнения возникают редко и зависят от хирургического доступа, техники анестезии и метода окклюзии маточных труб.
В литературе не сообщалось о серьезных долгосрочных негативных физиологических эффектах стерилизации маточных труб. Большое внимание уделялось нарушениям менструального цикла, так называемому посттрубному синдрому, который был выявлен в ряде исследований до 1980 года.Эти ранние исследования имели методологические проблемы; Более поздние исследования, лучше спланированные, не обнаружили никаких доказательств посттрубного синдрома. Когда менструальные изменения действительно произошли, примерно столько же женщин испытали улучшение симптомов, сколько испытали вредное изменение (Bhiwandiwala et al., 1983). Многие из наблюдаемых изменений были связаны с прекращением использования ОК или ВМС. Исследования показали противоречивые результаты по вопросу о повышенном риске гистерэктомии после стерилизации. Было высказано предположение, что любая наблюдаемая корреляция может быть объяснена тем фактом, что после стерилизации женщины либо она, либо ее врач могут быстрее прибегнуть к хирургическому лечению любой гинекологической проблемы.
Мужская стерилизация или вазэктомия — это рассечение или закупорка семявыносящего протока для предотвращения переноса сперматозоидов. Несмотря на то, что вазэктомия безопасна, проста и очень эффективна, в большинстве стран она не пользуется популярностью. Большинство пользователей проживают в США, Великобритании, Китае и Индии. Доступ к услугам и мотивационные факторы были названы причинами в целом низкого уровня их использования. Немногие исследования сообщают о каких-либо беременностях после вазэктомии, а в большинстве из них частота неудач составляет менее 1 процента, причем большинство неудач связано с незащищенным половым актом вскоре после вазэктомии или спонтанного воссоединения семявыносящего протока (Trussell and Kost, 1987).
Процедура состоит из изоляции семявыносящего протока, затем его окклюзии путем перевязки (наиболее распространенный подход), коагуляции или наложения клипсы. Чаще всего применяется местная анестезия без премедикации. Риск смерти в результате вазэктомии чрезвычайно низок. Ассоциация добровольной хирургической контрацепции зарегистрировала только два случая смерти, связанных с вазэктомией, связанных с более чем 160 000 процедурами в поддерживаемых ею программах (Ross et al., 1985).
Исследования неизменно не позволяют выявить долгосрочные риски для здоровья, связанные с вазэктомией.В отличие от результатов исследований на животных, по крайней мере шесть эпидемиологических исследований на людях, включая крупное исследование в Китае, показали, что риск инфаркта миокарда не увеличивается в течение 10 лет после вазэктомии (Goldacre et al., 1978, 1979; Walker et al. др., 1981; Петитти и др., 1982; Мэсси и др., 1984; Перрин и др., 1984). Возможные связи между вазэктомией и заболеванием предстательной железы были изучены (Sidney, 1987; Ross et al., 1985). За исключением одного недавнего исследования (Honda et al., 1988), не было обнаружено никакой связи между вазэктомией и заболеванием предстательной железы, и авторы этого исследования предложили правдоподобное альтернативное объяснение результатов. По-прежнему спорна связь между вазэктомией и последующими заболеваниями мочеполовых путей, такими как камни в почках (мочекаменная болезнь). В одном недавнем отчете было обнаружено, что риск образования камней в почках повышен на 70% у мужчин, перенесших вазэктомию (Kronmal et al., 1988). Другие исследования не обнаружили взаимосвязи, но возможность требует дальнейшей оценки.
Традиционные методы
Традиционные методы контрацепции включают периодическое воздержание или ритм, отстранение, спринцевание или полное воздержание. Неполное кормление грудью по требованию откладывает наступление овуляции и, таким образом, также может считаться формой контрацепции. Трудно измерить использование этих методов, поскольку их можно практиковать, не называя контрацепцией. По данным ООН, более 77 миллионов женщин прибегают к одному из этих методов (United Nations, 1989).Периодическое воздержание и отмена намного менее эффективны, чем большинство уже обсуждавшихся современных методов, с частотой неудач около 15–20 процентов в первый год использования (Trussell and Kost, 1987).
То, что грудное вскармливание может обеспечить значительную защиту от беременности, хорошо задокументировано (см. Обзор Hatcher et al., 1988). Показатели беременности среди населения зависят от распространенности и практики грудного вскармливания. Hatcher et al. (1988: 117) заключают: «Грудное вскармливание может быть эффективным методом контроля фертильности для населения, но эффективность грудного вскармливания непредсказуема для отдельной женщины, особенно с западными моделями грудного вскармливания и добавок.»
Периодическое воздержание или ритм основаны на осознании вариаций плодовитости женщины в течение менструального цикла с использованием календаря, базальной температуры тела и / или характера цервикальной слизи. Ритм не несет никакой опасности для здоровья или не имеет неконтрастных преимуществ для женщины. Может возникнуть повышенный риск оплодотворения старой, а не свежей яйцеклетки, что, возможно, приведет к более высокому риску истощения плода или врожденных дефектов. Исследования на животных показали, что возрастные гаметы могут быть связаны с увеличением числа преждевременных абортов и рождаемости. дефекты и двусмысленные ограниченные данные предполагают увеличение числа самопроизвольных абортов.Но исследования на людях неубедительны, ни подтверждая, ни опровергая возможные эффекты (Hatcher et al., 1988; Kambic et al., 1988).
Неизвестно, насколько часто во всем мире используется прерванный половой акт (половой акт). Нет никаких известных биологических побочных эффектов. Спринцевание и другие средства очистки влагалища после полового акта использовались для предотвращения зачатия с тех пор, как стало известно, что эякуляция во влагалище вызывает беременность. Этот метод не только крайне неэффективен для контрацепции, но также значительно увеличивает риск вагинальной инфекции.Спринцевание связано с повышенным риском ВЗОМТ, хотя эта связь не может быть причинной. Исследование случай-контроль показало, что у женщин, которые часто спринцевались, риск внематочной беременности в 4,4 раза выше (Chow et al., 1985).
Размеры новых исследований
Очевидно, что ни один современный метод контрацепции не может полностью избавить от последствий для здоровья, будь то неблагоприятные или полезные, или и то, и другое. Оральные контрацептивы, повышающие риск различных сердечно-сосудистых заболеваний, также защищают от ВЗОМТ, внематочной беременности и двух видов рака репродуктивной системы.Барьерные методы контрацепции, которые могут снизить передачу заболеваний, передающихся половым путем, также связаны с повышенным риском беременности. Стерилизация, как правило, чрезвычайно безопасная процедура, но при неправильном выполнении может быть опасной.
Приоритеты дальнейших исследований безопасности должны определяться частотой серьезных заболеваний в стране. Например, там, где рак печени уже представляет проблему, исследования в области контрацепции должны быть сосредоточены на влиянии методов контрацепции на это заболевание.В то же время исследования должны отвечать на сообщения о случаях, которые являются особенно необычными. Вывод о том, что в 9 из 10 случаев редкого заболевания использовался один и тот же метод контрацепции, указывает на необходимость дальнейших исследований. Эти решения далеко не простые. Нельзя игнорировать повсеместные заботы и опасения населения или правительства, даже если эмпирические данные отрицают их важность. Тем не менее, у нас остается ряд вопросов. При каком уровне заболеваемости становится необходимым эпидемиологическое исследование? Какой уровень риска приемлем для продолжения маркетинга конкретного метода? Насколько важны неприятные, но не смертельные побочные эффекты?
Текущие исследования по тестированию новых вариантов существующих методов контрацепции, а также разработка новых методов должны быть продолжены.Долгосрочные эффекты большинства методов могут быть определены только после многих лет использования, что требует повторных и длительных исследований. Когортные исследования необходимы для оценки общей картины смертности и заболеваемости, связанной с использованием противозачаточных средств, а исследования методом случай-контроль необходимы для оценки связанных с контрацептивами рисков для конкретных заболеваний. Более того, постоянное наблюдение за использованием всех гормональных контрацептивов как в развитых, так и в развивающихся странах имеет решающее значение.
В заключение, уместно рассмотреть различные риски использования противозачаточных средств.Из-за неопределенности, связанной с различными рисками для здоровья, связанными с каждым методом контрацепции, и методологической сложностью, присущей такому анализу, окончательный общий риск не может быть рассчитан с помощью метода (оценки рисков см. В Ory et al., 1983). Однако в развивающихся странах, где материнская смертность высока, а заболевания, связанные с контрацепцией, такие как инфаркт миокарда, не распространены, нет никаких сомнений в том, что контрацепция безопаснее, чем беременность и роды.
Любое решение относительно использования противозачаточных средств должно основываться не только на неконтрацептивных рисках и преимуществах, но и на эффективности метода.Также необходимо учитывать жизненную ситуацию каждого человека и уровень риска, свойственный его или ее характеристикам. Наконец, необходимо также учитывать жизненные последствия деторождения для матери и ребенка. Теперь мы обратимся к последствиям контролируемой фертильности для здоровья детей, снова с особым вниманием к категориям повышенного риска.
- 1
Примерно 6 процентов британских женщин и 9 процентов американских женщин заболевают раком груди в течение своей жизни (Schlesselman et al., 1988).
- 2
Ни DMPA, ни NET не были одобрены для использования в США. См. Ричард и Лазанья (1987) для обзора дебатов об одобрении.
Преимущества и риски контрацепции — контрацепция и репродукция
Беременность и роды сопряжены с риском заболеваемости и смертности. Хотя противозачаточные средства, которые пары используют, чтобы избежать беременности, имеют свои собственные риски для здоровья, они также имеют существенную неконтрацептивную пользу для здоровья.Информация об этих рисках и преимуществах необходима для принятия обоснованных решений. Например, оральные контрацептивы не только предотвращают беременность, но также снижают риск рака эндометрия и яичников и защищают от острых воспалительных заболеваний органов малого таза и внематочной беременности. Однако оральные контрацептивы повышают риск сердечно-сосудистых заболеваний. ВМС обеспечивают эффективную контрацепцию, но повышают вероятность инфицирования в определенных группах высокого риска. Барьерные методы контрацепции обеспечивают менее эффективную контрацепцию, но они защищают от инфекций, передаваемых половым путем, включая вирус иммунодефицита человека (ВИЧ).Важность неконтрацептивных преимуществ и рисков противозачаточных средств варьируется в зависимости от общества из-за разницы в распространенности соответствующих заболеваний.
В этой главе рассматриваются данные об эффективности и последствиях для здоровья конкретных методов контрацепции. Наше внимание ограничено биологическими последствиями использования метода, хотя каждый метод может иметь психологические риски и преимущества. Наша цель — предоставить отчет о прямых последствиях использования противозачаточных средств для здоровья, независимо от того, какое влияние оказывает контроль фертильности на здоровье, позволяя женщинам контролировать свою фертильность.Этот анализ особенно важен, потому что в некоторых странах официальные лица здравоохранения преуменьшают пользу для здоровья от более низкой фертильности, опасаясь неблагоприятных последствий для здоровья от широкого использования современных противозачаточных средств, особенно в обстоятельствах, когда медицинский надзор за применением противозачаточных средств ограничен.
Наше рассмотрение эффективности противозачаточных средств основано на недавнем критическом обзоре литературы, проведенном Trussell и Kost (1987). Изученные ими исследования, а также большинство эпидемиологических и клинических исследований воздействия противозачаточных средств на здоровье были проведены в развитых странах.Мы осознаем сложность обобщения этих результатов на особые ситуации в области здравоохранения и культуры в развивающихся странах. Кроме того, существует немного исследований влияния различных методов контрацепции на риск заболеваний, которые обычно ограничиваются развивающимися странами. Во многих случаях имеющиеся данные относятся к противозачаточным средствам, которые широко использовались в 1960-х и начале 1970-х годов и ориентированы на потребителей в то время. Дизайн исследования, качество данных, размер выборки и анализ часто были недостаточными для того, чтобы сделать окончательные выводы.Очевидно, что необходимы дополнительные исследования в развивающихся странах, и фактически исследования, спонсируемые Всемирной организацией здравоохранения, уже продолжаются. Тем не менее, мы рассматриваем имеющуюся информацию как разумное руководство для оценки риска беременности по сравнению с рисками и преимуществами использования противозачаточных средств в развивающихся странах.
Оральные контрацептивы
По оценкам Организации Объединенных Наций, оральные контрацептивы в настоящее время используют почти 62 миллиона женщин (United Nations, 1989).Доступны два типа оральных контрацептивов (ОК): комбинированные ОК, состоящие из гормонов эстрогена и прогестина, и таблетки, содержащие только прогестин (часто называемые мини-пили). Комбинированные ОК используются гораздо большим количеством женщин, и в результате большинство эпидемиологических исследований рассматривают этот тип, особенно препараты, популярные в период с 1960-х до середины 1970-х годов. ОК предотвращают беременность, прежде всего, подавляя овуляцию, хотя изменения в слизистой шейки матки и эндометрии также могут иметь противозачаточный эффект.Показатели неудач, связанных с использованием ОК, низки — примерно 3 процента женщин, принимавших ОК, забеременели в первый год использования, в основном из-за неправильного или неполного использования (Trussell and Kost, 1987).
Польза для здоровья
Крупное когортное исследование, проведенное в Соединенном Королевстве, предоставило четкие доказательства того, что использование ОК снижает риск железодефицитной анемии как у нынешних, так и у бывших пользователей (Королевский колледж врачей общей практики, 1970). Эффект, вероятно, вызван уменьшением менструальных выделений и, как следствие, увеличением запасов железа.Это преимущество может быть особенно важным в развивающихся странах, где дефицит железа является проблемой (Stadel, 1986).
Исследования «случай-контроль» и когортные исследования выявили снижение риска доброкачественных заболеваний груди, связанного с применением ОК (Stadel, 1986). Относительный риск у женщин, которые принимали ОК более двух лет, по сравнению с теми, кто их не принимал, составляет около 0,6 для фиброзно-кистозной болезни, 0,3 для фиброаденомы и около 0,5 для опухолей молочной железы без биопсии. Этот сниженный риск не сохраняется у бывших пользователей, которые не использовали ОК более одного года (Brinton et al., 1981). Поскольку этот эффект, скорее всего, связан с высоким содержанием прогестина в ранних составах таблеток, современные составы ОК не могут снизить риск доброкачественного заболевания груди.
Несколько исследований показали, что использование ОК снижает риск функциональных кист яичников. Этот эффект, вероятно, связан с подавлением овуляции (Stadel, 1986). Имеющиеся данные также свидетельствуют о том, что ОК защищают от миомы матки, причем защита возрастает с увеличением продолжительности использования ОК (Ross et al., 1986). Хотя до сих пор существуют предположения о механизме, защитный эффект против миомы может быть связан с тем, как прогестины в ОК модифицируют действие циркулирующих эстрогенов, которые могут способствовать образованию миомы.
Несколько исследований в развитых и развивающихся странах показали, что текущее или недавнее использование ОК снижает риск воспалительных заболеваний органов малого таза (ВЗОМТ), основной причины женского бесплодия (Stadel, 1986; Gray and Campbell, 1985). Эти исследования показали, что использование ОК снижает риск в среднем примерно на 40 процентов.Могут действовать два механизма: ОК могут изменять слизистую шейки матки, предотвращая проникновение патогенных организмов в верхние отделы половых путей; или ОК уменьшают менструальный кровоток, тем самым уменьшая количество среды, доступной для роста бактерий (Rubin et al., 1982). К сожалению, большинство исследований оральных контрацептивов и ВЗОМТ проводилось в больницах, поэтому результаты могут не относиться к женщинам, у которых нет симптомов или у которых есть ВЗОМТ, не требующие госпитализации (Вашингтон и др., 1985).Например, ОК могут защищать от гонореи, важной причины острого ВЗОМТ, требующего госпитализации, в то время как другие бактериальные этиологии, вызывающие менее тяжелые ВЗОМТ, такие как хламидиоз, могут получить незначительную защиту от использования ОК или не получить ее вовсе.
ОК, поскольку они очень эффективны в подавлении овуляции, значительно снижают риск внематочной беременности. Результаты крупных исследований случай-контроль, проведенных в США и развивающихся странах, показали, что у нынешних пользователей ОК в 10 раз меньше шансов иметь внематочную беременность, чем у женщин, не использующих никаких методов (Ory and the Women’s Health Study, 1981; Gray, 1984).Поскольку риск смерти от внематочной беременности высок для женщин, живущих в сельских районах в развивающихся странах, этот эффект особенно примечателен.
Еще одним важным преимуществом использования ОК является снижение риска рака эндометрия и яичников. Несколько эпидемиологических исследований подтвердили снижение заболеваемости раком эндометрия среди пользователей. Исследование рака и стероидных гормонов (CASH), проведенное в США, показало, что риск рака эндометрия снизился на 40% даже спустя долгое время после прекращения приема ОК, а польза увеличивалась с увеличением общей продолжительности приема таблеток (Центры по заболеваниям). Control и Национальный институт детского здоровья и развития человека, 1987a, 1987b).Непрерывная защита, которую таблетка обеспечивает бывшим потребителям, не совсем понятна, но, очевидно, канцерогенное действие эстрогена на эндометрий устраняется прогестином в таблетке.
Исследование CASH также обнаружило 40-процентное снижение риска рака яичников (Центры по контролю заболеваний и Национальный институт здоровья детей и развития человека, 1987a, 1987b). Другие эпидемиологические исследования подтвердили эти выводы. Подавление овуляции и подавление секреции гормона гонадотропина были постулированы как механизмы этой защиты.Примечательно, что независимые эпидемиологические исследования убедительно доказали, что таблетки защищают женщин от рака эндометрия и яичников. Такая консистенция свидетельствует об истинном биологическом эффекте.
Неблагоприятные последствия для здоровья: сердечно-сосудистые заболевания
Сердечно-сосудистые заболевания являются основной причиной смерти в развитых странах, где проводилось большинство исследований связи между употреблением ОК и сердечно-сосудистыми заболеваниями. Эти заболевания менее распространены в развивающихся странах, поэтому изменение их возникновения в результате использования ОК может быть не таким значительным, как в промышленно развитых странах.
Использование ОК увеличивает риск сердечно-сосудистых заболеваний, в частности риск венозной тромбоэмболии, инфаркта миокарда и инсульта (Stadel, 1986; Prentice and Thomas, 1987; Vessey, 1980). Риск серьезных заболеваний или смерти, связанных с употреблением ОК, в результате неблагоприятных сердечно-сосудистых эффектов в основном сосредоточен среди пожилых женщин старше 30 лет и женщин, которые курят сигареты или имеют другие факторы риска сердечно-сосудистых заболеваний. Повышенный риск сердечно-сосудистых заболеваний, по-видимому, напрямую связан с содержанием в таблетке как эстрогена, так и прогестина.И риски могут быть значительно ниже с более новыми низкодозированными препаратами.
Венозный тромбоз — это закупорка вены частицами сгустка крови. Тромбоэмболия возникает, когда сгусток крови перемещается из основного места в другое, например, в легкие или мозг. Это основной источник болезней, которые могут привести к смерти. Хотя риск венозной тромбоэмболии повышен для текущих пользователей ОК, повышенный риск не сохраняется среди бывших пользователей и не связан с продолжительностью использования (Vessey, 1980).Чем выше содержание эстрогена в ОК, тем выше риск венозной тромбоэмболии как при тромбозе поверхностных, так и глубоких вен (Stadel, 1986). Риск венозной тромбоэмболии среди потребителей таблеток, по-видимому, не связан с курением сигарет. Механизмы, лежащие в основе увеличения венозной тромбоэмболии, включают эффекты эстрогена или факторов свертывания крови, которые увеличивают свертываемость крови.
Инфаркт миокарда и инсульт — гораздо более важные причины смертности, связанной с ОК.Риск сильно зависит от возраста и наличия других сердечно-сосудистых факторов риска, включая курение сигарет, гипертонию и диабет. Ежегодный риск инфаркта миокарда, связанный с текущим использованием ОК, повышается с примерно 4 случаев на 100 000 среди некурящих пользователей ОК в возрасте от 30 до 39 до 185 случаев на 100 000 среди курильщиков ОК в возрасте от 40 до 44 (Stadel, 1986). Было обнаружено, что текущее использование ОК несколько повышает артериальное давление у большинства женщин, что, возможно, является фактором, способствующим патогенезу инфаркта миокарда и инсульта у нынешних пользователей ОК.Использование ОК приводит к трех-шестикратному увеличению риска явной гипертонии, увеличиваясь с возрастом женщины и продолжительностью использования ОК. Следует помнить, что эти риски связаны с использованием таблеток с относительно высокими дозами 1960-х и 1970-х годов и схемами их использования в зависимости от таких факторов, как возраст и курение.
Другие возможные последствия для здоровья
Метаболические эффекты
Метаболические изменения могут лежать в основе воздействия ОК на инфаркт миокарда. Эстрогены обладают явно желаемым эффектом повышения концентрации холестерина ЛПВП (липопротеинов высокой плотности).В зависимости от типа прогестины могут увеличиваться, уменьшаться или не влиять на холестерин ЛПВП (полное обсуждение изменений холестерина ЛПВП см. В Vessey, 1980). Чистый эффект различных составов ОК на холестерин ЛПВП зависит как от дозы эстрогена, так и от дозы и типа прогестина (Stadel, 1986).
Было обнаружено, что текущее использование ОК снижает толерантность к глюкозе у большинства женщин, хотя это снижение кажется небольшим и не связано с продолжительностью использования. Это снижение напрямую связано с содержанием эстрогенов в ОК (Stadel, 1986).
Неопластические заболевания
Формы неоплазии, которые вызывают наибольшее беспокойство из-за потенциальных последствий использования ОК, — это рак груди, рак шейки матки, рак эндометрия и рак яичников. Есть две основные причины для беспокойства. Во-первых, эти виды рака являются основными причинами заболеваемости и смертности, особенно рака груди в развитых странах и рака шейки матки в некоторых развивающихся странах. 1 Во-вторых, грудь, матка и яичники являются эндокринно-зависимыми органами, и большое количество исследований показывает, что гормонально связанные факторы, такие как возраст наступления менархе и возраст первых родов, влияют на риск развития опухолевых заболеваний. .Таким образом, любой фактор, изменяющий гормоны, требует тщательного изучения как возможный канцероген или антиканцероген для этих органов. Кроме того, рак шейки матки вызывается вирусом папиломы человека, и противозачаточные средства могут влиять на передачу.
Сложные методологические проблемы затрудняют изучение возможных взаимосвязей между употреблением ОК и этими видами рака. К таким проблемам относятся возможный длительный латентный период и сложность оценки факторов, которые могут повлиять на действие ОК, таких как возраст первой беременности при раке груди и количество половых партнеров при раке шейки матки.Фактически, некоторые исследования рака груди и шейки матки среди пользователей ОК не обнаружили влияния на риск рака, а другие предполагали его увеличение. Поскольку рак груди и шейки матки являются двумя наиболее распространенными видами рака, поражающими женщин, дебаты приобрели актуальность, в отличие от других рисков для здоровья. В программах планирования семьи в наименее развитых странах обычно не хватает ресурсов для мониторинга и адекватного реагирования на эти виды рака. Например, скрининг по Папаниколау (Пап), который является рутинным в развитых странах, обычно не проводится во многих развивающихся странах.Хотя использование ОК явно обеспечивает защиту от развития рака эндометрия и яичников, его влияние на другие злокачественные новообразования, как правило, неясно.
Связь между употреблением ОК и раком груди противоречива. Исследование рака и стероидных гормонов, крупнейшее на сегодняшний день, было проведено в восьми регионах США с 1980 по 1982 год (Центры по контролю за заболеваниями и Национальный институт детского здоровья и развития человека, 1986). Это исследование не выявило повышенного риска рака груди среди пользователей таблеток, независимо от продолжительности приема или состава ОК.Даже группы, о которых известно, что они подвержены высокому риску, такие как женщины с предшествующим доброкачественным заболеванием груди или семейным анамнезом рака груди, нерожавшие женщины или те, у кого был поздний возраст первой доношенной беременности, не были затронуты использованием ОК. Разногласия касаются длительного использования ОК, использования в раннем возрасте или использования до первой доношенной беременности. Одно исследование показало более высокий уровень пременопаузального рака груди среди женщин, которые принимали ОК с высоким содержанием прогестина до 25 лет. Другое исследование женщин, длительное время принимавших ОК до рождения первого ребенка, показало, что риск рака груди равен в некоторых случаях почти вдвое (Pike et al., 1983; Макферсон и др., 1983; Meirik et al., 1986). Хотя последующий анализ данных CASH, который воспроизводил анализ, сделанный Пайком и Макферсоном, противоречил их выводам, недавний анализ данных исследования CASH предполагает, что очень длительное использование ОК может снизить возраст начала рака груди на долгое время. небольшая группа первородящих женщин без заметного влияния на женщин в совокупности (Stadel et al., 1988).
Рак груди редко встречается среди женщин в развивающихся странах, а рак груди в пременопаузе в этих группах населения встречается редко.Хотя в небольших избранных подгруппах может быть повышенный риск, в совокупности, вероятно, нет заметного увеличения риска. McPherson et al. (1983) предположили, что любой возможный риск рака груди, связанный с использованием ОК в раннем возрасте, может проявиться не ранее, чем через 20 лет после этого использования, и в этом случае исследователи не смогут обнаружить такую взаимосвязь в настоящее время. Исследование CASH не обнаружило повышенного риска рака груди в течение 10-15 лет после использования, даже если использование началось в раннем возрасте (Schlesselman et al., 1988). Преобладающие эпидемиологические исследования показывают, что ОК не увеличивают риск рака груди, и любое увеличение, которое может иметь место для определенных подгрупп женщин, невелико. Более того, несоответствия между исследованиями позволяют предположить, что могут возникнуть методологические проблемы в исследовании этого сложного заболевания.
По имеющимся данным, рак шейки матки является наиболее частым злокачественным новообразованием среди женщин в развивающихся странах (Lunt, 1984). Определенной причинно-следственной связи между использованием ОК и раком шейки матки не установлено.Некоторые из крупных проведенных эпидемиологических исследований не выявили повышенного риска, а некоторые обнаружили значительно повышенный риск, по крайней мере, в определенных подгруппах (Piper, 1985; Brinton et al., 1986; Ebeling et al., 1987; Irwin et al., 1988). ). Большое исследование Всемирной организации здравоохранения, в которое вошли многие развивающиеся страны, обнаружило некоторые признаки повышенного риска при длительном использовании ОК (Всемирная организация здравоохранения, 1985a), но эти исследования имеют серьезные методологические проблемы, в первую очередь систематическую ошибку обнаружения, вызванную увеличением Пап. скрининг пользователей ОК по сравнению с теми, кто не использует ОК, и различий в сексуальном поведении между пользователями и не пользователями ОК (Piper, 1985; Swan and Petitti, 1982).Более поздние исследования пытались решить эти методологические проблемы, но результаты остаются противоречивыми. Хотя ОК, вероятно, существенно не увеличивают общий риск дисплазии шейки матки или рака, длительное использование ОК или их использование определенными подгруппами женщин может увеличить риск. Два крупных британских когортных исследования показали более высокую частоту неоплазии шейки матки среди пользователей оральных контрацептивов (Vessey et al., 1983; Beral et al., 1988). Самый важный вывод из конфликта по поводу этих результатов — важность ежегодного скрининга Папаниколау для предотвращения инвазивного рака шейки матки.
ОК связаны со злокачественной меланомой (раком кожи), но эта связь довольно слабая и, возможно, осложняется различиями в воздействии солнечного света (Stadel, 1986). Некоторые исследования действительно предполагают рост в определенных подгруппах женщин, особенно в тех, кто длительно употребляет наркотики (Bain et al., 1982; Beral et al., 1984; Holly et al., 1983; Ramcharan et al., 1981). Однако из-за редкости этого злокачественного новообразования в развивающихся странах связанный с ним риск довольно низок и не очень важен для политики общественного здравоохранения.
Недавние исследования методом случай-контроль выявили повышенный риск гепатоцеллюлярной карциномы (рака печени) среди пользователей ОК, в основном ограниченный длительными пользователями (Forman et al., 1986; Neuberger et al., 1986; Henderson et al., 1983 г.). К сожалению, все эти исследования имели небольшой размер выборки и методологические проблемы, которые могли повлиять на результаты. Поскольку гепатоцеллюлярная карцинома в развитых странах встречается крайне редко, связанный с этим риск очень низок. Заболевание — гораздо более распространенная проблема во многих развивающихся странах, особенно там, где широко распространен хронический гепатит B.Взаимосвязь между употреблением ОК, гепатитом В и раком печени изучена недостаточно. Всемирная организация здравоохранения проводит многоцентровое исследование методом случай-контроль в трех развивающихся странах для решения этого вопроса.
Очевидно, что использование ОК увеличивает риск гепатоцеллюлярной аденомы (ГКА), редкой доброкачественной опухоли печени, которая может вызвать серьезное внутрибрюшное кровотечение и смерть. Летальность составляет примерно 8 процентов (Rooks et al., 1979). Риск, связанный с использованием ОК, очень низок и оценивается примерно в 2 случая ГКА на 100 000 пользователей в год среди женщин, которые использовали ОК пять и более лет (Stadel, 1986).
Другие эффекты
Было высказано предположение, что использование ОК может ускорить появление болезни желчного пузыря у восприимчивых женщин (Королевский колледж врачей общей практики, 1982), хотя доказательства этой гипотезы ограничены. Ранние исследования (Бостонская программа совместного надзора за наркотиками, 1974; Королевский колледж врачей общей практики, 1982) показали, что риск заболевания желчного пузыря может быть повышен у пользователей ОК. Недавние исследования и дальнейший анализ информации из британских исследований, которые впервые показали повышенный риск заболевания желчного пузыря у пользователей ОК (Layde et al., 1982; Wingrave and Kay, 1982), не смогли подтвердить эту связь.
Были проведены обширные исследования влияния гормональных контрацептивов на исход беременности до или во время беременности. Хотя есть некоторые сообщения о побочных эффектах, большинство исследований не демонстрируют повышенного риска, а несколько всеобъемлющих обзоров литературы пришли к выводу, что внутриутробное воздействие синтетических стероидов в дозах, используемых для контрацепции, не приводит к значительным пагубным последствиям для роста плода. или развитие (Уилсон и Брент, 1981; Всемирная организация здравоохранения, 1981; Симпсон, 1985).
Было показано, что даже при низких дозах эстрогеновый компонент комбинированных ОК подавляет объем молока у кормящих матерей. Контрацептивы, содержащие только прогестин, в том числе мини-пили и методы длительного действия, обсуждаемые ниже, не подавляют выработку молока и могут использоваться кормящими грудью женщинами (Всемирная организация здравоохранения, 1981). Хотя синтетические гормоны таблетки действительно передаются грудному ребенку, никаких побочных эффектов не наблюдалось. В некоторых сообщениях постулируется связь между врожденными дефектами и использованием гормональных контрацептивов до или во время беременности.Однако большинство исследований не показывают повышенного риска вредного воздействия на рост или развитие плода (Wilson and Brent, 1981; World Health Organization, 1981; Simpson, 1985).
Внутриматочные средства
Внутриматочная спираль (ВМС), которая вводится и остается в матке, предотвращает зачатие посредством нескольких способов действия. ВМС могут быть лекарственными или немедикаментозными; Примеры включают инертную петлю Lippes, Copper-T (лекарственный препарат с медью) и прогестасерт (лекарственный препарат с прогестероном).ВМС очень эффективны, частота отказов составляет менее 6 процентов в первый год использования. Многие неудачи происходят из-за необнаруженного изгнания ВМС (Trussell and Kost, 1987). Похоже, что новые медные ВМС имеют гораздо меньшую частоту отказов — от 1 до 2 процентов. Показатели использования ВМС сильно различаются в зависимости от страны. Отчасти из-за того, что ВМС широко используются в Китае, это наиболее часто используемый обратимый метод контроля рождаемости в мире. В настоящее время ВМС используют около 79 миллионов женщин, почти 58 миллионов из которых живут в Китае (United Nations, 1989).
Поскольку ВМС, по-видимому, предотвращают как внутриутробную, так и внематочную беременность, общий риск внематочной беременности снижается при использовании ВМС примерно на 60 процентов, согласно исследованиям, проведенным в США и международных организациях ВОЗ (Ory and the Women’s Health Study, 1981; Gray, 1984). . Однако от 5 до 15 процентов беременностей, связанных с ВМС, являются внематочными, что указывает на то, что ВМС более эффективны для предотвращения внутриутробной беременности. Выделяющие прогестерон ВМС уменьшают менструальную кровопотерю и дисменорею (Hatcher et al., 1988). Никаких других преимуществ для здоровья без контрацепции при использовании ВМС выявлено не было.
Основные риски для здоровья, связанные с использованием ВМС, включают воспалительные заболевания органов малого таза, трубное бесплодие, септический аборт, самопроизвольный аборт и перфорацию матки. Связанный с этим риск смертности в Соединенных Штатах чрезвычайно низок и оценивается в 1-2 случая смерти на 100 000 пользователей и в основном связан с прекращением производства Dalkon Shield (Ory et al., 1983). Там, где доступ к медицинским учреждениям ограничен, а диагностика и лечение осложнений откладываются, уровень смертности может быть выше.
В отличие от других современных методов временной контрацепции, ВМС увеличивает риск воспалительных заболеваний органов малого таза (Grimes, 1987). ВЗОМТ обычно, хотя и не всегда, является результатом заболеваний, передающихся половым путем (ЗППП). В результате большая часть риска ВЗОМТ, связанного с использованием ВМС, в основном приходится на женщин, которые подвержены повышенному риску развития ЗППП. Было обнаружено, что в Соединенных Штатах у женщин, использующих ВМС других типов, кроме Dalkon Shield, риск ВЗОМТ примерно в 1,5–2 раза выше, чем у женщин, не использующих никаких методов.Соответствующие данные по развивающимся странам показывают относительный риск 2,3 (Gray and Campbell, 1984). Риск в значительной степени сконцентрирован в первые несколько месяцев после введения ВМС, поскольку введение может привести к попаданию бактерий в матку (Lee et al., 1988).
Наличие ВЗОМТ явно связано с последующим трубным бесплодием. Два исследования случай-контроль в США показали, что риск трубного бесплодия среди первородящих женщин, когда-либо применявших ВМС, был вдвое выше, чем у тех, кто их не использовал (Daling et al., 1985; Cramer et al., 1985). По-видимому, этот повышенный риск трубного бесплодия связан с наличием ВЗОМТ, даже если ВЗОМТ никогда не распознается клинически. Однако женщины, которые сообщили, что у них был только один половой партнер, не имели повышенного риска трубного бесплодия, связанного с использованием ВМС (Cramer et al., 1985). Следовательно, в группах населения, в которых ЗППП представляют собой серьезную проблему, может быть менее целесообразным продвигать использование ВМС. Однако в таких странах, как Китай, где ЗППП встречаются нечасто, ВМС является безопасным и приемлемым методом.
Если беременность действительно наступила с установленной ВМС, вероятен самопроизвольный аборт, который происходит в 50 процентах случаев, когда ВМС остается на месте, и в 25 процентах случаев, когда она удаляется (Hatcher et al., 1988 ). Если оставить ВМС на месте, может произойти септический аборт во втором триместре, который может быть фатальным для пользователя ВМС.
Перфорация матки может произойти во время введения ВМС, но это относительно редко, вероятно, происходит менее чем в 1% случаев введения, и обычно не является серьезным (Hatcher et al., 1988). Риск перфорации значительно увеличивается среди кормящих женщин и женщин в период между 1 и 8 неделями после родов (но меньше в течение первых 4 или 5 дней после родов), очевидно, из-за более мягкой мускулатуры матки (Heartwell and Schlesselman, 1983). Как правило, рекомендуется удалять ВМС при перфорации.
Барьерные методы
Поскольку они могут предотвратить передачу заболеваний, передаваемых половым путем, включая вирус иммунодефицита человека (ВИЧ), большое внимание уделяется спермицидам и барьерным методам контрацепции, в основном презервативам, диафрагмам и губкам.По оценкам Организации Объединенных Наций, 48 миллионов женщин или их партнеров используют эти методы, но это число может быстро расти (United Nations, 1989). Эффективность этих методов во многом зависит от мотивации и соблюдения требований пользователей. В результате средняя частота неудач обычно выше, чем при использовании любого другого современного метода контрацепции.
Презервативы — очень безопасный метод контроля над рождаемостью, но их эффективность в качестве противозачаточного средства и профилактики заболеваний зависит от постоянного и правильного использования.На практике частота отказов оценивается в 12 процентов в год (Tressell and Kost, 1987). Ряд исследований in vitro продемонстрировали, что латексные презервативы являются эффективным барьером для вируса простого герпеса 2 типа, трахомарлов хламидии, цитомегаловируса и ВИЧ. Презервативы, очевидно, уменьшают передачу микроорганизмов, присутствующих в семенной жидкости, таких как Neisseria gonorrhoeae, вирус гепатита B и Trichomonas vaginalis (Conant et al., 1984; Judson et al., В печати; Katznelson et al., 1984; Conant et al. ., 1986; Stone et al., 1986).
Данные об использовании презервативов in vivo и ЗППП ограничены. Несколько исследований показали более низкую частоту гонореи и ВИЧ-инфекции среди пользователей презервативов и / или их партнеров (Barlow, 1977; Hart, 1974; Hooper et al., 1978; Fischl et al., 1987; Centers for Disease Control, 1987). . Однако эти исследования противоречат тому факту, что пользователи презервативов могут отличаться от тех, кто их не использует, по многим важным характеристикам (Feldblum and Fortney, 1988). Тем не менее, хотя доказательства неубедительны, имеющиеся данные позволяют предположить, что презервативы могут быть весьма эффективным средством профилактики ЗППП (Horsburgh et al., 1987). Их неспособность защитить скорее объясняется неправильным использованием, чем неисправностью продукта (Centers for Disease Control, 1988).
Спермициды — это химические вещества, которые инактивируют сперматозоиды во влагалище до того, как они переместятся в верхние половые пути. Противозачаточная губка со спермицидами может обеспечить некоторую защиту от ЗППП, хотя, как и в случае других барьерных методов, эффективность этого противозачаточного средства во многом зависит от соблюдения пользователем. Частота неудач в первый год использования может достигать 18 процентов среди первородящих женщин и около 30 процентов среди рожавших женщин (Trussell and Kost, 1987).Лабораторные и клинические данные свидетельствуют о том, что их вирулицидное действие может подавлять рост Neisseria gonorrhoeae (Cowan and Cree, 1973; Singh et al., 1972), вируса простого герпеса типа 2 (Singh et al., 1976) и ВИЧ (Hicks et al., др., 1985). Хотя доказательства немногочисленны, есть некоторые свидетельства того, что спермициды также защищают от рака шейки матки, который был связан с вирусом папилломы человека (Spring and Gruber, 1985).
Губка также сопряжена с риском для здоровья. Пользователи губок могут подвергаться повышенному риску вагинального кандидоза, поскольку нормальный рост бактерий подавляется определенными типами спермицидов, что приводит к чрезмерному росту кандиды (Rosenberg et al., 1987). Также существует связь между губкой и синдромом токсического шока (СТШ), который в тяжелых случаях может привести к шоку, коме или смерти. Очевидно, что у тех, кто употребляет губки, риск СТШ в 10,5 раз выше, чем у женщин, использующих безбарьерный метод (Schwartz et al., 1989). Однако связанный с этим риск невелик, поскольку СТШ — чрезвычайно редкое заболевание.
Диафрагма (со спермицидом), как и презерватив, при правильном и постоянном использовании может быть эффективным противозачаточным средством. Из-за неадекватной мотивации, неправильной подгонки или непоследовательного использования средняя частота отказов составляет примерно 18 процентов в год (Trussell and Kost, 1987).Диафрагма снижает риск гонореи, ВЗОМТ и трубного бесплодия (Jick et al., 1982; Kelaghan et al., 1982; Cramer et al., 1987). Несколько исследований показали, что дисплазия шейки матки и неоплазия шейки матки менее распространены среди пользователей (Wright et al., 1978; Harris et al., 1980; Celentano et al., 1987). Поскольку диафрагмы и губки почти всегда используются со спермицидами, трудно разделить конкретные эффекты каждого из них.
Как и в случае с губкой, риск СТШ значительно увеличивается у пользователей диафрагмы (Schwartz et al., 1989). Тем не менее, соответствующий риск составляет всего около 0,2 процента в год. Менее серьезным, но более частым осложнением, связанным с использованием диафрагмы, являются инфекции мочевыводящих путей, которые возникают в 2-3 раза чаще среди пользователей, чем у тех, кто их не использует (Foxman and Frerichs, 1985; Fihn et al., 1985; Vessey et al., 1987). .
Противозачаточные средства длительного действия
Было разработано несколько методов контрацепции длительного действия, состоящих в основном из инъекций и имплантатов. Уровень их использования все еще относительно невелик: по оценкам, чуть более 6 миллионов женщин употребляют инъекционные препараты (United Nations, 1989).Эти методы очень эффективны и удобны в использовании и обеспечивают защиту от беременности от одного месяца до пяти лет. Все они содержат прогестин, что может привести к нарушению менструального цикла.
Инъекционные препараты
Два инъекционных прогестина, Депо-Провера (ДМПА) и Нористерат (НЕТ), были одобрены более чем в 90 странах мира. 2 Расчетная частота отказов в первый год использования составляет от 0,3 до 0,4 процента, в зависимости от типа используемого прогестина (Trussell and Kost, 1987).Инъекции обычно делаются каждые 8–12 недель. Инъекционные препараты предотвращают беременность, подавляя овуляцию, утолщая слизистую шейки матки и изменяя слизистую оболочку эндометрия, что препятствует имплантации (Liskin and Quillin, 1982).
Связь между риском рака и употреблением инъекционных препаратов, особенно DMPA, остается спорной. Крупнейшее из опубликованных эпидемиологических исследований — это текущее исследование методом случай-контроль, проводимое Всемирной организацией здравоохранения. Это исследование не обнаружило повышенного риска рака груди и эндометрия, а анализ инвазивного рака шейки матки был признан неубедительным.Окончательные результаты в отношении рака груди и шейки матки ожидаются в ближайшем будущем из этого исследования и исследования в Новой Зеландии. Проведение этих и других исследований затруднялось из-за небольшого размера выборки и короткой продолжительности воздействия. Данные на животных предполагают, что DMPA может увеличивать риск рака груди и эндометрия (Всемирная организация здравоохранения, 1986a).
Сообщаемые метаболические эффекты инъекционных препаратов включают изменения артериального давления и уровней инсулина, холестерина и триглицеридов (Liskin et al., 1987; ВОЗ, 1986b). Различные исследования пользователей DMPA и NET обнаружили как увеличение, так и снижение общего холестерина и холестерина ЛПВП. Таким образом, результаты противоречивы, и ни один из них не продемонстрировал четкой клинической значимости (Liskin et al., 1987). Не было опубликовано исследований о возможной связи между использованием DMPA или NET и риском сердечно-сосудистых заболеваний. В отличие от ОК, инъекционные препараты, по-видимому, мало влияют на свертывающую и фибринолитическую системы, влияющие на свертываемость крови.
Аменорея или эпизоды нерегулярных, непредсказуемых кровотечений — наиболее часто встречающиеся проблемы с инъекционными препаратами и основная причина прекращения их употребления (World Health Organization, 1978; Swenson et al., 1980; Всемирная организация здравоохранения, 1987b). От половины до двух третей пользователей не имеют регулярных менструальных циклов в первый год использования (Liskin et al., 1987). Через год использования у 50 процентов пользователей будет аменорея. Обильное кровотечение встречается редко и встречается у 0,5 процента пользователей. И наоборот, поскольку кровотечение часто бывает более легким, чем обычно, сообщалось о повышенном уровне гемоглобина (Всемирная организация здравоохранения, 1986b).
Инъекционные препараты, по-видимому, не оказывают постоянного воздействия на фертильность, хотя овуляция может подавляться в течение четырех-девяти месяцев или более после последней инъекции (Liskin et al., 1987; Pardthaisong et al., 1980; Affandi et al., 1987). Инъекционные препараты могут защитить от ВЗОМТ, вызывая изменения цервикальной слизи (Gray, 1985).
Прогестины для инъекций могут защитить от рака эндометрия и яичников. Исследование ВОЗ «случай-контроль» показало снижение риска рака эндометрия у пользователей ПОУД, но выборка была довольно небольшой, и результаты неубедительны (Всемирная организация здравоохранения, 1986a). Данных о раке яичников еще меньше. Однако, поскольку инъекционные препараты предотвращают овуляцию, как и ОК, предполагается, что инъекционные препараты также снизят заболеваемость раком яичников; предварительные результаты исследования ВОЗ подтверждают эту возможность.
Имплантаты
Система подкожных имплантатов Norplant — еще одно высокоэффективное противозачаточное средство для прогестации. Пластиковые стержни длиной в один дюйм хирургическим путем имплантируются под кожу плеча и остаются на месте на несколько лет. Прогестин левоноргестрел высвобождается медленно и остается эффективным в течение трех-пяти лет. По данным большинства исследований, имплантаты имеют кумулятивную чистую частоту наступления беременности за пять лет менее 2 процентов (Segal, 1988).
Как и инъекции, наиболее частым побочным эффектом имплантатов является нарушение менструального цикла.Количество эпизодов ненормального кровотечения уменьшается с увеличением продолжительности использования, но, в отличие от инъекционных препаратов, имплантаты можно удалить, если возникнут серьезные осложнения. Пользователи Норпланта обычно защищены от внематочной беременности, так как овуляция подавляется. Преходящие кисты яичников встречаются у небольшого процента женщин, принимающих Норплант, хотя кисты в конечном итоге регрессируют (Salah et al., 1987; Diaz et al., 1987). Постоянное бесплодие, по-видимому, не является проблемой (Sivin et al., 1983; Diaz et al., 1987; Affandi et al., 1987). Несколько исследований показали, что плодовитость быстро возвращается после удаления имплантатов. Не было обнаружено никаких изменений в функции печени, углеводном обмене, свертывании крови, артериальном давлении или массе тела (Liskin et al., 1987). Особое значение при использовании имплантатов имеет очень низкий уровень прогестагена в крови, который намного ниже, чем при использовании других стероидных контрацептивов.
Стерилизация
Стерилизация — наиболее широко используемый в мире метод контрацепции.Более 108 миллионов женщин и 41 миллион мужчин прошли процедуры стерилизации (United Nations, 1989). Стерилизация безопасна и очень эффективна; большинство рисков для здоровья связано с плохой анестезией или хирургической техникой.
Беременность, выявленная после стерилизации маточных труб, может быть результатом зачатия до стерилизации или неудачной стерилизации. Частота неудач, которая зависит от метода окклюзии маточных труб, хирургического опыта и характеристик пациента, оценивается в среднем от 2 до 4 на 1000 в первый год использования (Trussell and Kost, 1987).Когда происходит неудачная стерилизация у женщин, внематочная беременность более вероятна, чем внутриутробная беременность, но абсолютная вероятность внематочной беременности на самом деле ниже, чем при отсутствии метода или даже ВМС.
Стерилизация маточных труб обычно выполняется через разрез брюшной полости. Преимущество вагинального доступа заключается в отсутствии видимых рубцов, но такая процедура увеличивает риск инфекции органов малого таза и, следовательно, используется реже. Фаллопиевы трубы могут быть заблокированы перевязкой (с удалением или без), коагуляцией, использованием униполярного или биполярного тока или механической окклюзией с помощью силиконовых лент или зажимов.Все процедуры, кроме традиционной лапаротомии, можно безопасно выполнять под местной анестезией, что позволяет избежать опасностей, связанных с использованием общей анестезии.
Исследования показывают, что стерилизация маточных труб является исключительно безопасной хирургической процедурой. Сообщается, что летальность составляет всего 4 случая на 100 000 процедур в больницах США (Peterson et al., 1982), но достигает 19 случаев на 100 000 процедур в Бангладеш (Grimes et al., 1982). Большинство смертей вызвано осложнениями, связанными с применением анестезии, даже если общая анестезия не используется.Смертельные случаи произошли также от кровоизлияний и термических травм (Peterson et al., 1983). Сообщения о нефатальных осложнениях различаются. В целом, такие исследования показывают, что серьезные осложнения возникают редко и зависят от хирургического доступа, техники анестезии и метода окклюзии маточных труб.
В литературе не сообщалось о серьезных долгосрочных негативных физиологических эффектах стерилизации маточных труб. Большое внимание уделялось нарушениям менструального цикла, так называемому посттрубному синдрому, который был выявлен в ряде исследований до 1980 года.Эти ранние исследования имели методологические проблемы; Более поздние исследования, лучше спланированные, не обнаружили никаких доказательств посттрубного синдрома. Когда менструальные изменения действительно произошли, примерно столько же женщин испытали улучшение симптомов, сколько испытали вредное изменение (Bhiwandiwala et al., 1983). Многие из наблюдаемых изменений были связаны с прекращением использования ОК или ВМС. Исследования показали противоречивые результаты по вопросу о повышенном риске гистерэктомии после стерилизации. Было высказано предположение, что любая наблюдаемая корреляция может быть объяснена тем фактом, что после стерилизации женщины либо она, либо ее врач могут быстрее прибегнуть к хирургическому лечению любой гинекологической проблемы.
Мужская стерилизация или вазэктомия — это рассечение или закупорка семявыносящего протока для предотвращения переноса сперматозоидов. Несмотря на то, что вазэктомия безопасна, проста и очень эффективна, в большинстве стран она не пользуется популярностью. Большинство пользователей проживают в США, Великобритании, Китае и Индии. Доступ к услугам и мотивационные факторы были названы причинами в целом низкого уровня их использования. Немногие исследования сообщают о каких-либо беременностях после вазэктомии, а в большинстве из них частота неудач составляет менее 1 процента, причем большинство неудач связано с незащищенным половым актом вскоре после вазэктомии или спонтанного воссоединения семявыносящего протока (Trussell and Kost, 1987).
Процедура состоит из изоляции семявыносящего протока, затем его окклюзии путем перевязки (наиболее распространенный подход), коагуляции или наложения клипсы. Чаще всего применяется местная анестезия без премедикации. Риск смерти в результате вазэктомии чрезвычайно низок. Ассоциация добровольной хирургической контрацепции зарегистрировала только два случая смерти, связанных с вазэктомией, связанных с более чем 160 000 процедурами в поддерживаемых ею программах (Ross et al., 1985).
Исследования неизменно не позволяют выявить долгосрочные риски для здоровья, связанные с вазэктомией.В отличие от результатов исследований на животных, по крайней мере шесть эпидемиологических исследований на людях, включая крупное исследование в Китае, показали, что риск инфаркта миокарда не увеличивается в течение 10 лет после вазэктомии (Goldacre et al., 1978, 1979; Walker et al. др., 1981; Петитти и др., 1982; Мэсси и др., 1984; Перрин и др., 1984). Возможные связи между вазэктомией и заболеванием предстательной железы были изучены (Sidney, 1987; Ross et al., 1985). За исключением одного недавнего исследования (Honda et al., 1988), не было обнаружено никакой связи между вазэктомией и заболеванием предстательной железы, и авторы этого исследования предложили правдоподобное альтернативное объяснение результатов. По-прежнему спорна связь между вазэктомией и последующими заболеваниями мочеполовых путей, такими как камни в почках (мочекаменная болезнь). В одном недавнем отчете было обнаружено, что риск образования камней в почках повышен на 70% у мужчин, перенесших вазэктомию (Kronmal et al., 1988). Другие исследования не обнаружили взаимосвязи, но возможность требует дальнейшей оценки.
Традиционные методы
Традиционные методы контрацепции включают периодическое воздержание или ритм, отстранение, спринцевание или полное воздержание. Неполное кормление грудью по требованию откладывает наступление овуляции и, таким образом, также может считаться формой контрацепции. Трудно измерить использование этих методов, поскольку их можно практиковать, не называя контрацепцией. По данным ООН, более 77 миллионов женщин прибегают к одному из этих методов (United Nations, 1989).Периодическое воздержание и отмена намного менее эффективны, чем большинство уже обсуждавшихся современных методов, с частотой неудач около 15–20 процентов в первый год использования (Trussell and Kost, 1987).
То, что грудное вскармливание может обеспечить значительную защиту от беременности, хорошо задокументировано (см. Обзор Hatcher et al., 1988). Показатели беременности среди населения зависят от распространенности и практики грудного вскармливания. Hatcher et al. (1988: 117) заключают: «Грудное вскармливание может быть эффективным методом контроля фертильности для населения, но эффективность грудного вскармливания непредсказуема для отдельной женщины, особенно с западными моделями грудного вскармливания и добавок.»
Периодическое воздержание или ритм основаны на осознании вариаций плодовитости женщины в течение менструального цикла с использованием календаря, базальной температуры тела и / или характера цервикальной слизи. Ритм не несет никакой опасности для здоровья или не имеет неконтрастных преимуществ для женщины. Может возникнуть повышенный риск оплодотворения старой, а не свежей яйцеклетки, что, возможно, приведет к более высокому риску истощения плода или врожденных дефектов. Исследования на животных показали, что возрастные гаметы могут быть связаны с увеличением числа преждевременных абортов и рождаемости. дефекты и двусмысленные ограниченные данные предполагают увеличение числа самопроизвольных абортов.Но исследования на людях неубедительны, ни подтверждая, ни опровергая возможные эффекты (Hatcher et al., 1988; Kambic et al., 1988).
Неизвестно, насколько часто во всем мире используется прерванный половой акт (половой акт). Нет никаких известных биологических побочных эффектов. Спринцевание и другие средства очистки влагалища после полового акта использовались для предотвращения зачатия с тех пор, как стало известно, что эякуляция во влагалище вызывает беременность. Этот метод не только крайне неэффективен для контрацепции, но также значительно увеличивает риск вагинальной инфекции.Спринцевание связано с повышенным риском ВЗОМТ, хотя эта связь не может быть причинной. Исследование случай-контроль показало, что у женщин, которые часто спринцевались, риск внематочной беременности в 4,4 раза выше (Chow et al., 1985).
Размеры новых исследований
Очевидно, что ни один современный метод контрацепции не может полностью избавить от последствий для здоровья, будь то неблагоприятные или полезные, или и то, и другое. Оральные контрацептивы, повышающие риск различных сердечно-сосудистых заболеваний, также защищают от ВЗОМТ, внематочной беременности и двух видов рака репродуктивной системы.Барьерные методы контрацепции, которые могут снизить передачу заболеваний, передающихся половым путем, также связаны с повышенным риском беременности. Стерилизация, как правило, чрезвычайно безопасная процедура, но при неправильном выполнении может быть опасной.
Приоритеты дальнейших исследований безопасности должны определяться частотой серьезных заболеваний в стране. Например, там, где рак печени уже представляет проблему, исследования в области контрацепции должны быть сосредоточены на влиянии методов контрацепции на это заболевание.В то же время исследования должны отвечать на сообщения о случаях, которые являются особенно необычными. Вывод о том, что в 9 из 10 случаев редкого заболевания использовался один и тот же метод контрацепции, указывает на необходимость дальнейших исследований. Эти решения далеко не простые. Нельзя игнорировать повсеместные заботы и опасения населения или правительства, даже если эмпирические данные отрицают их важность. Тем не менее, у нас остается ряд вопросов. При каком уровне заболеваемости становится необходимым эпидемиологическое исследование? Какой уровень риска приемлем для продолжения маркетинга конкретного метода? Насколько важны неприятные, но не смертельные побочные эффекты?
Текущие исследования по тестированию новых вариантов существующих методов контрацепции, а также разработка новых методов должны быть продолжены.Долгосрочные эффекты большинства методов могут быть определены только после многих лет использования, что требует повторных и длительных исследований. Когортные исследования необходимы для оценки общей картины смертности и заболеваемости, связанной с использованием противозачаточных средств, а исследования методом случай-контроль необходимы для оценки связанных с контрацептивами рисков для конкретных заболеваний. Более того, постоянное наблюдение за использованием всех гормональных контрацептивов как в развитых, так и в развивающихся странах имеет решающее значение.
В заключение, уместно рассмотреть различные риски использования противозачаточных средств.Из-за неопределенности, связанной с различными рисками для здоровья, связанными с каждым методом контрацепции, и методологической сложностью, присущей такому анализу, окончательный общий риск не может быть рассчитан с помощью метода (оценки рисков см. В Ory et al., 1983). Однако в развивающихся странах, где материнская смертность высока, а заболевания, связанные с контрацепцией, такие как инфаркт миокарда, не распространены, нет никаких сомнений в том, что контрацепция безопаснее, чем беременность и роды.
Любое решение относительно использования противозачаточных средств должно основываться не только на неконтрацептивных рисках и преимуществах, но и на эффективности метода.Также необходимо учитывать жизненную ситуацию каждого человека и уровень риска, свойственный его или ее характеристикам. Наконец, необходимо также учитывать жизненные последствия деторождения для матери и ребенка. Теперь мы обратимся к последствиям контролируемой фертильности для здоровья детей, снова с особым вниманием к категориям повышенного риска.
- 1
Примерно 6 процентов британских женщин и 9 процентов американских женщин заболевают раком груди в течение своей жизни (Schlesselman et al., 1988).
- 2
Ни DMPA, ни NET не были одобрены для использования в США. См. Ричард и Лазанья (1987) для обзора дебатов об одобрении.
Преимущества и риски контрацепции — контрацепция и репродукция
Беременность и роды сопряжены с риском заболеваемости и смертности. Хотя противозачаточные средства, которые пары используют, чтобы избежать беременности, имеют свои собственные риски для здоровья, они также имеют существенную неконтрацептивную пользу для здоровья.Информация об этих рисках и преимуществах необходима для принятия обоснованных решений. Например, оральные контрацептивы не только предотвращают беременность, но также снижают риск рака эндометрия и яичников и защищают от острых воспалительных заболеваний органов малого таза и внематочной беременности. Однако оральные контрацептивы повышают риск сердечно-сосудистых заболеваний. ВМС обеспечивают эффективную контрацепцию, но повышают вероятность инфицирования в определенных группах высокого риска. Барьерные методы контрацепции обеспечивают менее эффективную контрацепцию, но они защищают от инфекций, передаваемых половым путем, включая вирус иммунодефицита человека (ВИЧ).Важность неконтрацептивных преимуществ и рисков противозачаточных средств варьируется в зависимости от общества из-за разницы в распространенности соответствующих заболеваний.
В этой главе рассматриваются данные об эффективности и последствиях для здоровья конкретных методов контрацепции. Наше внимание ограничено биологическими последствиями использования метода, хотя каждый метод может иметь психологические риски и преимущества. Наша цель — предоставить отчет о прямых последствиях использования противозачаточных средств для здоровья, независимо от того, какое влияние оказывает контроль фертильности на здоровье, позволяя женщинам контролировать свою фертильность.Этот анализ особенно важен, потому что в некоторых странах официальные лица здравоохранения преуменьшают пользу для здоровья от более низкой фертильности, опасаясь неблагоприятных последствий для здоровья от широкого использования современных противозачаточных средств, особенно в обстоятельствах, когда медицинский надзор за применением противозачаточных средств ограничен.
Наше рассмотрение эффективности противозачаточных средств основано на недавнем критическом обзоре литературы, проведенном Trussell и Kost (1987). Изученные ими исследования, а также большинство эпидемиологических и клинических исследований воздействия противозачаточных средств на здоровье были проведены в развитых странах.Мы осознаем сложность обобщения этих результатов на особые ситуации в области здравоохранения и культуры в развивающихся странах. Кроме того, существует немного исследований влияния различных методов контрацепции на риск заболеваний, которые обычно ограничиваются развивающимися странами. Во многих случаях имеющиеся данные относятся к противозачаточным средствам, которые широко использовались в 1960-х и начале 1970-х годов и ориентированы на потребителей в то время. Дизайн исследования, качество данных, размер выборки и анализ часто были недостаточными для того, чтобы сделать окончательные выводы.Очевидно, что необходимы дополнительные исследования в развивающихся странах, и фактически исследования, спонсируемые Всемирной организацией здравоохранения, уже продолжаются. Тем не менее, мы рассматриваем имеющуюся информацию как разумное руководство для оценки риска беременности по сравнению с рисками и преимуществами использования противозачаточных средств в развивающихся странах.
Оральные контрацептивы
По оценкам Организации Объединенных Наций, оральные контрацептивы в настоящее время используют почти 62 миллиона женщин (United Nations, 1989).Доступны два типа оральных контрацептивов (ОК): комбинированные ОК, состоящие из гормонов эстрогена и прогестина, и таблетки, содержащие только прогестин (часто называемые мини-пили). Комбинированные ОК используются гораздо большим количеством женщин, и в результате большинство эпидемиологических исследований рассматривают этот тип, особенно препараты, популярные в период с 1960-х до середины 1970-х годов. ОК предотвращают беременность, прежде всего, подавляя овуляцию, хотя изменения в слизистой шейки матки и эндометрии также могут иметь противозачаточный эффект.Показатели неудач, связанных с использованием ОК, низки — примерно 3 процента женщин, принимавших ОК, забеременели в первый год использования, в основном из-за неправильного или неполного использования (Trussell and Kost, 1987).
Польза для здоровья
Крупное когортное исследование, проведенное в Соединенном Королевстве, предоставило четкие доказательства того, что использование ОК снижает риск железодефицитной анемии как у нынешних, так и у бывших пользователей (Королевский колледж врачей общей практики, 1970). Эффект, вероятно, вызван уменьшением менструальных выделений и, как следствие, увеличением запасов железа.Это преимущество может быть особенно важным в развивающихся странах, где дефицит железа является проблемой (Stadel, 1986).
Исследования «случай-контроль» и когортные исследования выявили снижение риска доброкачественных заболеваний груди, связанного с применением ОК (Stadel, 1986). Относительный риск у женщин, которые принимали ОК более двух лет, по сравнению с теми, кто их не принимал, составляет около 0,6 для фиброзно-кистозной болезни, 0,3 для фиброаденомы и около 0,5 для опухолей молочной железы без биопсии. Этот сниженный риск не сохраняется у бывших пользователей, которые не использовали ОК более одного года (Brinton et al., 1981). Поскольку этот эффект, скорее всего, связан с высоким содержанием прогестина в ранних составах таблеток, современные составы ОК не могут снизить риск доброкачественного заболевания груди.
Несколько исследований показали, что использование ОК снижает риск функциональных кист яичников. Этот эффект, вероятно, связан с подавлением овуляции (Stadel, 1986). Имеющиеся данные также свидетельствуют о том, что ОК защищают от миомы матки, причем защита возрастает с увеличением продолжительности использования ОК (Ross et al., 1986). Хотя до сих пор существуют предположения о механизме, защитный эффект против миомы может быть связан с тем, как прогестины в ОК модифицируют действие циркулирующих эстрогенов, которые могут способствовать образованию миомы.
Несколько исследований в развитых и развивающихся странах показали, что текущее или недавнее использование ОК снижает риск воспалительных заболеваний органов малого таза (ВЗОМТ), основной причины женского бесплодия (Stadel, 1986; Gray and Campbell, 1985). Эти исследования показали, что использование ОК снижает риск в среднем примерно на 40 процентов.Могут действовать два механизма: ОК могут изменять слизистую шейки матки, предотвращая проникновение патогенных организмов в верхние отделы половых путей; или ОК уменьшают менструальный кровоток, тем самым уменьшая количество среды, доступной для роста бактерий (Rubin et al., 1982). К сожалению, большинство исследований оральных контрацептивов и ВЗОМТ проводилось в больницах, поэтому результаты могут не относиться к женщинам, у которых нет симптомов или у которых есть ВЗОМТ, не требующие госпитализации (Вашингтон и др., 1985).Например, ОК могут защищать от гонореи, важной причины острого ВЗОМТ, требующего госпитализации, в то время как другие бактериальные этиологии, вызывающие менее тяжелые ВЗОМТ, такие как хламидиоз, могут получить незначительную защиту от использования ОК или не получить ее вовсе.
ОК, поскольку они очень эффективны в подавлении овуляции, значительно снижают риск внематочной беременности. Результаты крупных исследований случай-контроль, проведенных в США и развивающихся странах, показали, что у нынешних пользователей ОК в 10 раз меньше шансов иметь внематочную беременность, чем у женщин, не использующих никаких методов (Ory and the Women’s Health Study, 1981; Gray, 1984).Поскольку риск смерти от внематочной беременности высок для женщин, живущих в сельских районах в развивающихся странах, этот эффект особенно примечателен.
Еще одним важным преимуществом использования ОК является снижение риска рака эндометрия и яичников. Несколько эпидемиологических исследований подтвердили снижение заболеваемости раком эндометрия среди пользователей. Исследование рака и стероидных гормонов (CASH), проведенное в США, показало, что риск рака эндометрия снизился на 40% даже спустя долгое время после прекращения приема ОК, а польза увеличивалась с увеличением общей продолжительности приема таблеток (Центры по заболеваниям). Control и Национальный институт детского здоровья и развития человека, 1987a, 1987b).Непрерывная защита, которую таблетка обеспечивает бывшим потребителям, не совсем понятна, но, очевидно, канцерогенное действие эстрогена на эндометрий устраняется прогестином в таблетке.
Исследование CASH также обнаружило 40-процентное снижение риска рака яичников (Центры по контролю заболеваний и Национальный институт здоровья детей и развития человека, 1987a, 1987b). Другие эпидемиологические исследования подтвердили эти выводы. Подавление овуляции и подавление секреции гормона гонадотропина были постулированы как механизмы этой защиты.Примечательно, что независимые эпидемиологические исследования убедительно доказали, что таблетки защищают женщин от рака эндометрия и яичников. Такая консистенция свидетельствует об истинном биологическом эффекте.
Неблагоприятные последствия для здоровья: сердечно-сосудистые заболевания
Сердечно-сосудистые заболевания являются основной причиной смерти в развитых странах, где проводилось большинство исследований связи между употреблением ОК и сердечно-сосудистыми заболеваниями. Эти заболевания менее распространены в развивающихся странах, поэтому изменение их возникновения в результате использования ОК может быть не таким значительным, как в промышленно развитых странах.
Использование ОК увеличивает риск сердечно-сосудистых заболеваний, в частности риск венозной тромбоэмболии, инфаркта миокарда и инсульта (Stadel, 1986; Prentice and Thomas, 1987; Vessey, 1980). Риск серьезных заболеваний или смерти, связанных с употреблением ОК, в результате неблагоприятных сердечно-сосудистых эффектов в основном сосредоточен среди пожилых женщин старше 30 лет и женщин, которые курят сигареты или имеют другие факторы риска сердечно-сосудистых заболеваний. Повышенный риск сердечно-сосудистых заболеваний, по-видимому, напрямую связан с содержанием в таблетке как эстрогена, так и прогестина.И риски могут быть значительно ниже с более новыми низкодозированными препаратами.
Венозный тромбоз — это закупорка вены частицами сгустка крови. Тромбоэмболия возникает, когда сгусток крови перемещается из основного места в другое, например, в легкие или мозг. Это основной источник болезней, которые могут привести к смерти. Хотя риск венозной тромбоэмболии повышен для текущих пользователей ОК, повышенный риск не сохраняется среди бывших пользователей и не связан с продолжительностью использования (Vessey, 1980).Чем выше содержание эстрогена в ОК, тем выше риск венозной тромбоэмболии как при тромбозе поверхностных, так и глубоких вен (Stadel, 1986). Риск венозной тромбоэмболии среди потребителей таблеток, по-видимому, не связан с курением сигарет. Механизмы, лежащие в основе увеличения венозной тромбоэмболии, включают эффекты эстрогена или факторов свертывания крови, которые увеличивают свертываемость крови.
Инфаркт миокарда и инсульт — гораздо более важные причины смертности, связанной с ОК.Риск сильно зависит от возраста и наличия других сердечно-сосудистых факторов риска, включая курение сигарет, гипертонию и диабет. Ежегодный риск инфаркта миокарда, связанный с текущим использованием ОК, повышается с примерно 4 случаев на 100 000 среди некурящих пользователей ОК в возрасте от 30 до 39 до 185 случаев на 100 000 среди курильщиков ОК в возрасте от 40 до 44 (Stadel, 1986). Было обнаружено, что текущее использование ОК несколько повышает артериальное давление у большинства женщин, что, возможно, является фактором, способствующим патогенезу инфаркта миокарда и инсульта у нынешних пользователей ОК.Использование ОК приводит к трех-шестикратному увеличению риска явной гипертонии, увеличиваясь с возрастом женщины и продолжительностью использования ОК. Следует помнить, что эти риски связаны с использованием таблеток с относительно высокими дозами 1960-х и 1970-х годов и схемами их использования в зависимости от таких факторов, как возраст и курение.
Другие возможные последствия для здоровья
Метаболические эффекты
Метаболические изменения могут лежать в основе воздействия ОК на инфаркт миокарда. Эстрогены обладают явно желаемым эффектом повышения концентрации холестерина ЛПВП (липопротеинов высокой плотности).В зависимости от типа прогестины могут увеличиваться, уменьшаться или не влиять на холестерин ЛПВП (полное обсуждение изменений холестерина ЛПВП см. В Vessey, 1980). Чистый эффект различных составов ОК на холестерин ЛПВП зависит как от дозы эстрогена, так и от дозы и типа прогестина (Stadel, 1986).
Было обнаружено, что текущее использование ОК снижает толерантность к глюкозе у большинства женщин, хотя это снижение кажется небольшим и не связано с продолжительностью использования. Это снижение напрямую связано с содержанием эстрогенов в ОК (Stadel, 1986).
Неопластические заболевания
Формы неоплазии, которые вызывают наибольшее беспокойство из-за потенциальных последствий использования ОК, — это рак груди, рак шейки матки, рак эндометрия и рак яичников. Есть две основные причины для беспокойства. Во-первых, эти виды рака являются основными причинами заболеваемости и смертности, особенно рака груди в развитых странах и рака шейки матки в некоторых развивающихся странах. 1 Во-вторых, грудь, матка и яичники являются эндокринно-зависимыми органами, и большое количество исследований показывает, что гормонально связанные факторы, такие как возраст наступления менархе и возраст первых родов, влияют на риск развития опухолевых заболеваний. .Таким образом, любой фактор, изменяющий гормоны, требует тщательного изучения как возможный канцероген или антиканцероген для этих органов. Кроме того, рак шейки матки вызывается вирусом папиломы человека, и противозачаточные средства могут влиять на передачу.
Сложные методологические проблемы затрудняют изучение возможных взаимосвязей между употреблением ОК и этими видами рака. К таким проблемам относятся возможный длительный латентный период и сложность оценки факторов, которые могут повлиять на действие ОК, таких как возраст первой беременности при раке груди и количество половых партнеров при раке шейки матки.Фактически, некоторые исследования рака груди и шейки матки среди пользователей ОК не обнаружили влияния на риск рака, а другие предполагали его увеличение. Поскольку рак груди и шейки матки являются двумя наиболее распространенными видами рака, поражающими женщин, дебаты приобрели актуальность, в отличие от других рисков для здоровья. В программах планирования семьи в наименее развитых странах обычно не хватает ресурсов для мониторинга и адекватного реагирования на эти виды рака. Например, скрининг по Папаниколау (Пап), который является рутинным в развитых странах, обычно не проводится во многих развивающихся странах.Хотя использование ОК явно обеспечивает защиту от развития рака эндометрия и яичников, его влияние на другие злокачественные новообразования, как правило, неясно.
Связь между употреблением ОК и раком груди противоречива. Исследование рака и стероидных гормонов, крупнейшее на сегодняшний день, было проведено в восьми регионах США с 1980 по 1982 год (Центры по контролю за заболеваниями и Национальный институт детского здоровья и развития человека, 1986). Это исследование не выявило повышенного риска рака груди среди пользователей таблеток, независимо от продолжительности приема или состава ОК.Даже группы, о которых известно, что они подвержены высокому риску, такие как женщины с предшествующим доброкачественным заболеванием груди или семейным анамнезом рака груди, нерожавшие женщины или те, у кого был поздний возраст первой доношенной беременности, не были затронуты использованием ОК. Разногласия касаются длительного использования ОК, использования в раннем возрасте или использования до первой доношенной беременности. Одно исследование показало более высокий уровень пременопаузального рака груди среди женщин, которые принимали ОК с высоким содержанием прогестина до 25 лет. Другое исследование женщин, длительное время принимавших ОК до рождения первого ребенка, показало, что риск рака груди равен в некоторых случаях почти вдвое (Pike et al., 1983; Макферсон и др., 1983; Meirik et al., 1986). Хотя последующий анализ данных CASH, который воспроизводил анализ, сделанный Пайком и Макферсоном, противоречил их выводам, недавний анализ данных исследования CASH предполагает, что очень длительное использование ОК может снизить возраст начала рака груди на долгое время. небольшая группа первородящих женщин без заметного влияния на женщин в совокупности (Stadel et al., 1988).
Рак груди редко встречается среди женщин в развивающихся странах, а рак груди в пременопаузе в этих группах населения встречается редко.Хотя в небольших избранных подгруппах может быть повышенный риск, в совокупности, вероятно, нет заметного увеличения риска. McPherson et al. (1983) предположили, что любой возможный риск рака груди, связанный с использованием ОК в раннем возрасте, может проявиться не ранее, чем через 20 лет после этого использования, и в этом случае исследователи не смогут обнаружить такую взаимосвязь в настоящее время. Исследование CASH не обнаружило повышенного риска рака груди в течение 10-15 лет после использования, даже если использование началось в раннем возрасте (Schlesselman et al., 1988). Преобладающие эпидемиологические исследования показывают, что ОК не увеличивают риск рака груди, и любое увеличение, которое может иметь место для определенных подгрупп женщин, невелико. Более того, несоответствия между исследованиями позволяют предположить, что могут возникнуть методологические проблемы в исследовании этого сложного заболевания.
По имеющимся данным, рак шейки матки является наиболее частым злокачественным новообразованием среди женщин в развивающихся странах (Lunt, 1984). Определенной причинно-следственной связи между использованием ОК и раком шейки матки не установлено.Некоторые из крупных проведенных эпидемиологических исследований не выявили повышенного риска, а некоторые обнаружили значительно повышенный риск, по крайней мере, в определенных подгруппах (Piper, 1985; Brinton et al., 1986; Ebeling et al., 1987; Irwin et al., 1988). ). Большое исследование Всемирной организации здравоохранения, в которое вошли многие развивающиеся страны, обнаружило некоторые признаки повышенного риска при длительном использовании ОК (Всемирная организация здравоохранения, 1985a), но эти исследования имеют серьезные методологические проблемы, в первую очередь систематическую ошибку обнаружения, вызванную увеличением Пап. скрининг пользователей ОК по сравнению с теми, кто не использует ОК, и различий в сексуальном поведении между пользователями и не пользователями ОК (Piper, 1985; Swan and Petitti, 1982).Более поздние исследования пытались решить эти методологические проблемы, но результаты остаются противоречивыми. Хотя ОК, вероятно, существенно не увеличивают общий риск дисплазии шейки матки или рака, длительное использование ОК или их использование определенными подгруппами женщин может увеличить риск. Два крупных британских когортных исследования показали более высокую частоту неоплазии шейки матки среди пользователей оральных контрацептивов (Vessey et al., 1983; Beral et al., 1988). Самый важный вывод из конфликта по поводу этих результатов — важность ежегодного скрининга Папаниколау для предотвращения инвазивного рака шейки матки.
ОК связаны со злокачественной меланомой (раком кожи), но эта связь довольно слабая и, возможно, осложняется различиями в воздействии солнечного света (Stadel, 1986). Некоторые исследования действительно предполагают рост в определенных подгруппах женщин, особенно в тех, кто длительно употребляет наркотики (Bain et al., 1982; Beral et al., 1984; Holly et al., 1983; Ramcharan et al., 1981). Однако из-за редкости этого злокачественного новообразования в развивающихся странах связанный с ним риск довольно низок и не очень важен для политики общественного здравоохранения.
Недавние исследования методом случай-контроль выявили повышенный риск гепатоцеллюлярной карциномы (рака печени) среди пользователей ОК, в основном ограниченный длительными пользователями (Forman et al., 1986; Neuberger et al., 1986; Henderson et al., 1983 г.). К сожалению, все эти исследования имели небольшой размер выборки и методологические проблемы, которые могли повлиять на результаты. Поскольку гепатоцеллюлярная карцинома в развитых странах встречается крайне редко, связанный с этим риск очень низок. Заболевание — гораздо более распространенная проблема во многих развивающихся странах, особенно там, где широко распространен хронический гепатит B.Взаимосвязь между употреблением ОК, гепатитом В и раком печени изучена недостаточно. Всемирная организация здравоохранения проводит многоцентровое исследование методом случай-контроль в трех развивающихся странах для решения этого вопроса.
Очевидно, что использование ОК увеличивает риск гепатоцеллюлярной аденомы (ГКА), редкой доброкачественной опухоли печени, которая может вызвать серьезное внутрибрюшное кровотечение и смерть. Летальность составляет примерно 8 процентов (Rooks et al., 1979). Риск, связанный с использованием ОК, очень низок и оценивается примерно в 2 случая ГКА на 100 000 пользователей в год среди женщин, которые использовали ОК пять и более лет (Stadel, 1986).
Другие эффекты
Было высказано предположение, что использование ОК может ускорить появление болезни желчного пузыря у восприимчивых женщин (Королевский колледж врачей общей практики, 1982), хотя доказательства этой гипотезы ограничены. Ранние исследования (Бостонская программа совместного надзора за наркотиками, 1974; Королевский колледж врачей общей практики, 1982) показали, что риск заболевания желчного пузыря может быть повышен у пользователей ОК. Недавние исследования и дальнейший анализ информации из британских исследований, которые впервые показали повышенный риск заболевания желчного пузыря у пользователей ОК (Layde et al., 1982; Wingrave and Kay, 1982), не смогли подтвердить эту связь.
Были проведены обширные исследования влияния гормональных контрацептивов на исход беременности до или во время беременности. Хотя есть некоторые сообщения о побочных эффектах, большинство исследований не демонстрируют повышенного риска, а несколько всеобъемлющих обзоров литературы пришли к выводу, что внутриутробное воздействие синтетических стероидов в дозах, используемых для контрацепции, не приводит к значительным пагубным последствиям для роста плода. или развитие (Уилсон и Брент, 1981; Всемирная организация здравоохранения, 1981; Симпсон, 1985).
Было показано, что даже при низких дозах эстрогеновый компонент комбинированных ОК подавляет объем молока у кормящих матерей. Контрацептивы, содержащие только прогестин, в том числе мини-пили и методы длительного действия, обсуждаемые ниже, не подавляют выработку молока и могут использоваться кормящими грудью женщинами (Всемирная организация здравоохранения, 1981). Хотя синтетические гормоны таблетки действительно передаются грудному ребенку, никаких побочных эффектов не наблюдалось. В некоторых сообщениях постулируется связь между врожденными дефектами и использованием гормональных контрацептивов до или во время беременности.Однако большинство исследований не показывают повышенного риска вредного воздействия на рост или развитие плода (Wilson and Brent, 1981; World Health Organization, 1981; Simpson, 1985).
Внутриматочные средства
Внутриматочная спираль (ВМС), которая вводится и остается в матке, предотвращает зачатие посредством нескольких способов действия. ВМС могут быть лекарственными или немедикаментозными; Примеры включают инертную петлю Lippes, Copper-T (лекарственный препарат с медью) и прогестасерт (лекарственный препарат с прогестероном).ВМС очень эффективны, частота отказов составляет менее 6 процентов в первый год использования. Многие неудачи происходят из-за необнаруженного изгнания ВМС (Trussell and Kost, 1987). Похоже, что новые медные ВМС имеют гораздо меньшую частоту отказов — от 1 до 2 процентов. Показатели использования ВМС сильно различаются в зависимости от страны. Отчасти из-за того, что ВМС широко используются в Китае, это наиболее часто используемый обратимый метод контроля рождаемости в мире. В настоящее время ВМС используют около 79 миллионов женщин, почти 58 миллионов из которых живут в Китае (United Nations, 1989).
Поскольку ВМС, по-видимому, предотвращают как внутриутробную, так и внематочную беременность, общий риск внематочной беременности снижается при использовании ВМС примерно на 60 процентов, согласно исследованиям, проведенным в США и международных организациях ВОЗ (Ory and the Women’s Health Study, 1981; Gray, 1984). . Однако от 5 до 15 процентов беременностей, связанных с ВМС, являются внематочными, что указывает на то, что ВМС более эффективны для предотвращения внутриутробной беременности. Выделяющие прогестерон ВМС уменьшают менструальную кровопотерю и дисменорею (Hatcher et al., 1988). Никаких других преимуществ для здоровья без контрацепции при использовании ВМС выявлено не было.
Основные риски для здоровья, связанные с использованием ВМС, включают воспалительные заболевания органов малого таза, трубное бесплодие, септический аборт, самопроизвольный аборт и перфорацию матки. Связанный с этим риск смертности в Соединенных Штатах чрезвычайно низок и оценивается в 1-2 случая смерти на 100 000 пользователей и в основном связан с прекращением производства Dalkon Shield (Ory et al., 1983). Там, где доступ к медицинским учреждениям ограничен, а диагностика и лечение осложнений откладываются, уровень смертности может быть выше.
В отличие от других современных методов временной контрацепции, ВМС увеличивает риск воспалительных заболеваний органов малого таза (Grimes, 1987). ВЗОМТ обычно, хотя и не всегда, является результатом заболеваний, передающихся половым путем (ЗППП). В результате большая часть риска ВЗОМТ, связанного с использованием ВМС, в основном приходится на женщин, которые подвержены повышенному риску развития ЗППП. Было обнаружено, что в Соединенных Штатах у женщин, использующих ВМС других типов, кроме Dalkon Shield, риск ВЗОМТ примерно в 1,5–2 раза выше, чем у женщин, не использующих никаких методов.Соответствующие данные по развивающимся странам показывают относительный риск 2,3 (Gray and Campbell, 1984). Риск в значительной степени сконцентрирован в первые несколько месяцев после введения ВМС, поскольку введение может привести к попаданию бактерий в матку (Lee et al., 1988).
Наличие ВЗОМТ явно связано с последующим трубным бесплодием. Два исследования случай-контроль в США показали, что риск трубного бесплодия среди первородящих женщин, когда-либо применявших ВМС, был вдвое выше, чем у тех, кто их не использовал (Daling et al., 1985; Cramer et al., 1985). По-видимому, этот повышенный риск трубного бесплодия связан с наличием ВЗОМТ, даже если ВЗОМТ никогда не распознается клинически. Однако женщины, которые сообщили, что у них был только один половой партнер, не имели повышенного риска трубного бесплодия, связанного с использованием ВМС (Cramer et al., 1985). Следовательно, в группах населения, в которых ЗППП представляют собой серьезную проблему, может быть менее целесообразным продвигать использование ВМС. Однако в таких странах, как Китай, где ЗППП встречаются нечасто, ВМС является безопасным и приемлемым методом.
Если беременность действительно наступила с установленной ВМС, вероятен самопроизвольный аборт, который происходит в 50 процентах случаев, когда ВМС остается на месте, и в 25 процентах случаев, когда она удаляется (Hatcher et al., 1988 ). Если оставить ВМС на месте, может произойти септический аборт во втором триместре, который может быть фатальным для пользователя ВМС.
Перфорация матки может произойти во время введения ВМС, но это относительно редко, вероятно, происходит менее чем в 1% случаев введения, и обычно не является серьезным (Hatcher et al., 1988). Риск перфорации значительно увеличивается среди кормящих женщин и женщин в период между 1 и 8 неделями после родов (но меньше в течение первых 4 или 5 дней после родов), очевидно, из-за более мягкой мускулатуры матки (Heartwell and Schlesselman, 1983). Как правило, рекомендуется удалять ВМС при перфорации.
Барьерные методы
Поскольку они могут предотвратить передачу заболеваний, передаваемых половым путем, включая вирус иммунодефицита человека (ВИЧ), большое внимание уделяется спермицидам и барьерным методам контрацепции, в основном презервативам, диафрагмам и губкам.По оценкам Организации Объединенных Наций, 48 миллионов женщин или их партнеров используют эти методы, но это число может быстро расти (United Nations, 1989). Эффективность этих методов во многом зависит от мотивации и соблюдения требований пользователей. В результате средняя частота неудач обычно выше, чем при использовании любого другого современного метода контрацепции.
Презервативы — очень безопасный метод контроля над рождаемостью, но их эффективность в качестве противозачаточного средства и профилактики заболеваний зависит от постоянного и правильного использования.На практике частота отказов оценивается в 12 процентов в год (Tressell and Kost, 1987). Ряд исследований in vitro продемонстрировали, что латексные презервативы являются эффективным барьером для вируса простого герпеса 2 типа, трахомарлов хламидии, цитомегаловируса и ВИЧ. Презервативы, очевидно, уменьшают передачу микроорганизмов, присутствующих в семенной жидкости, таких как Neisseria gonorrhoeae, вирус гепатита B и Trichomonas vaginalis (Conant et al., 1984; Judson et al., В печати; Katznelson et al., 1984; Conant et al. ., 1986; Stone et al., 1986).
Данные об использовании презервативов in vivo и ЗППП ограничены. Несколько исследований показали более низкую частоту гонореи и ВИЧ-инфекции среди пользователей презервативов и / или их партнеров (Barlow, 1977; Hart, 1974; Hooper et al., 1978; Fischl et al., 1987; Centers for Disease Control, 1987). . Однако эти исследования противоречат тому факту, что пользователи презервативов могут отличаться от тех, кто их не использует, по многим важным характеристикам (Feldblum and Fortney, 1988). Тем не менее, хотя доказательства неубедительны, имеющиеся данные позволяют предположить, что презервативы могут быть весьма эффективным средством профилактики ЗППП (Horsburgh et al., 1987). Их неспособность защитить скорее объясняется неправильным использованием, чем неисправностью продукта (Centers for Disease Control, 1988).
Спермициды — это химические вещества, которые инактивируют сперматозоиды во влагалище до того, как они переместятся в верхние половые пути. Противозачаточная губка со спермицидами может обеспечить некоторую защиту от ЗППП, хотя, как и в случае других барьерных методов, эффективность этого противозачаточного средства во многом зависит от соблюдения пользователем. Частота неудач в первый год использования может достигать 18 процентов среди первородящих женщин и около 30 процентов среди рожавших женщин (Trussell and Kost, 1987).Лабораторные и клинические данные свидетельствуют о том, что их вирулицидное действие может подавлять рост Neisseria gonorrhoeae (Cowan and Cree, 1973; Singh et al., 1972), вируса простого герпеса типа 2 (Singh et al., 1976) и ВИЧ (Hicks et al., др., 1985). Хотя доказательства немногочисленны, есть некоторые свидетельства того, что спермициды также защищают от рака шейки матки, который был связан с вирусом папилломы человека (Spring and Gruber, 1985).
Губка также сопряжена с риском для здоровья. Пользователи губок могут подвергаться повышенному риску вагинального кандидоза, поскольку нормальный рост бактерий подавляется определенными типами спермицидов, что приводит к чрезмерному росту кандиды (Rosenberg et al., 1987). Также существует связь между губкой и синдромом токсического шока (СТШ), который в тяжелых случаях может привести к шоку, коме или смерти. Очевидно, что у тех, кто употребляет губки, риск СТШ в 10,5 раз выше, чем у женщин, использующих безбарьерный метод (Schwartz et al., 1989). Однако связанный с этим риск невелик, поскольку СТШ — чрезвычайно редкое заболевание.
Диафрагма (со спермицидом), как и презерватив, при правильном и постоянном использовании может быть эффективным противозачаточным средством. Из-за неадекватной мотивации, неправильной подгонки или непоследовательного использования средняя частота отказов составляет примерно 18 процентов в год (Trussell and Kost, 1987).Диафрагма снижает риск гонореи, ВЗОМТ и трубного бесплодия (Jick et al., 1982; Kelaghan et al., 1982; Cramer et al., 1987). Несколько исследований показали, что дисплазия шейки матки и неоплазия шейки матки менее распространены среди пользователей (Wright et al., 1978; Harris et al., 1980; Celentano et al., 1987). Поскольку диафрагмы и губки почти всегда используются со спермицидами, трудно разделить конкретные эффекты каждого из них.
Как и в случае с губкой, риск СТШ значительно увеличивается у пользователей диафрагмы (Schwartz et al., 1989). Тем не менее, соответствующий риск составляет всего около 0,2 процента в год. Менее серьезным, но более частым осложнением, связанным с использованием диафрагмы, являются инфекции мочевыводящих путей, которые возникают в 2-3 раза чаще среди пользователей, чем у тех, кто их не использует (Foxman and Frerichs, 1985; Fihn et al., 1985; Vessey et al., 1987). .
Противозачаточные средства длительного действия
Было разработано несколько методов контрацепции длительного действия, состоящих в основном из инъекций и имплантатов. Уровень их использования все еще относительно невелик: по оценкам, чуть более 6 миллионов женщин употребляют инъекционные препараты (United Nations, 1989).Эти методы очень эффективны и удобны в использовании и обеспечивают защиту от беременности от одного месяца до пяти лет. Все они содержат прогестин, что может привести к нарушению менструального цикла.
Инъекционные препараты
Два инъекционных прогестина, Депо-Провера (ДМПА) и Нористерат (НЕТ), были одобрены более чем в 90 странах мира. 2 Расчетная частота отказов в первый год использования составляет от 0,3 до 0,4 процента, в зависимости от типа используемого прогестина (Trussell and Kost, 1987).Инъекции обычно делаются каждые 8–12 недель. Инъекционные препараты предотвращают беременность, подавляя овуляцию, утолщая слизистую шейки матки и изменяя слизистую оболочку эндометрия, что препятствует имплантации (Liskin and Quillin, 1982).
Связь между риском рака и употреблением инъекционных препаратов, особенно DMPA, остается спорной. Крупнейшее из опубликованных эпидемиологических исследований — это текущее исследование методом случай-контроль, проводимое Всемирной организацией здравоохранения. Это исследование не обнаружило повышенного риска рака груди и эндометрия, а анализ инвазивного рака шейки матки был признан неубедительным.Окончательные результаты в отношении рака груди и шейки матки ожидаются в ближайшем будущем из этого исследования и исследования в Новой Зеландии. Проведение этих и других исследований затруднялось из-за небольшого размера выборки и короткой продолжительности воздействия. Данные на животных предполагают, что DMPA может увеличивать риск рака груди и эндометрия (Всемирная организация здравоохранения, 1986a).
Сообщаемые метаболические эффекты инъекционных препаратов включают изменения артериального давления и уровней инсулина, холестерина и триглицеридов (Liskin et al., 1987; ВОЗ, 1986b). Различные исследования пользователей DMPA и NET обнаружили как увеличение, так и снижение общего холестерина и холестерина ЛПВП. Таким образом, результаты противоречивы, и ни один из них не продемонстрировал четкой клинической значимости (Liskin et al., 1987). Не было опубликовано исследований о возможной связи между использованием DMPA или NET и риском сердечно-сосудистых заболеваний. В отличие от ОК, инъекционные препараты, по-видимому, мало влияют на свертывающую и фибринолитическую системы, влияющие на свертываемость крови.
Аменорея или эпизоды нерегулярных, непредсказуемых кровотечений — наиболее часто встречающиеся проблемы с инъекционными препаратами и основная причина прекращения их употребления (World Health Organization, 1978; Swenson et al., 1980; Всемирная организация здравоохранения, 1987b). От половины до двух третей пользователей не имеют регулярных менструальных циклов в первый год использования (Liskin et al., 1987). Через год использования у 50 процентов пользователей будет аменорея. Обильное кровотечение встречается редко и встречается у 0,5 процента пользователей. И наоборот, поскольку кровотечение часто бывает более легким, чем обычно, сообщалось о повышенном уровне гемоглобина (Всемирная организация здравоохранения, 1986b).
Инъекционные препараты, по-видимому, не оказывают постоянного воздействия на фертильность, хотя овуляция может подавляться в течение четырех-девяти месяцев или более после последней инъекции (Liskin et al., 1987; Pardthaisong et al., 1980; Affandi et al., 1987). Инъекционные препараты могут защитить от ВЗОМТ, вызывая изменения цервикальной слизи (Gray, 1985).
Прогестины для инъекций могут защитить от рака эндометрия и яичников. Исследование ВОЗ «случай-контроль» показало снижение риска рака эндометрия у пользователей ПОУД, но выборка была довольно небольшой, и результаты неубедительны (Всемирная организация здравоохранения, 1986a). Данных о раке яичников еще меньше. Однако, поскольку инъекционные препараты предотвращают овуляцию, как и ОК, предполагается, что инъекционные препараты также снизят заболеваемость раком яичников; предварительные результаты исследования ВОЗ подтверждают эту возможность.
Имплантаты
Система подкожных имплантатов Norplant — еще одно высокоэффективное противозачаточное средство для прогестации. Пластиковые стержни длиной в один дюйм хирургическим путем имплантируются под кожу плеча и остаются на месте на несколько лет. Прогестин левоноргестрел высвобождается медленно и остается эффективным в течение трех-пяти лет. По данным большинства исследований, имплантаты имеют кумулятивную чистую частоту наступления беременности за пять лет менее 2 процентов (Segal, 1988).
Как и инъекции, наиболее частым побочным эффектом имплантатов является нарушение менструального цикла.Количество эпизодов ненормального кровотечения уменьшается с увеличением продолжительности использования, но, в отличие от инъекционных препаратов, имплантаты можно удалить, если возникнут серьезные осложнения. Пользователи Норпланта обычно защищены от внематочной беременности, так как овуляция подавляется. Преходящие кисты яичников встречаются у небольшого процента женщин, принимающих Норплант, хотя кисты в конечном итоге регрессируют (Salah et al., 1987; Diaz et al., 1987). Постоянное бесплодие, по-видимому, не является проблемой (Sivin et al., 1983; Diaz et al., 1987; Affandi et al., 1987). Несколько исследований показали, что плодовитость быстро возвращается после удаления имплантатов. Не было обнаружено никаких изменений в функции печени, углеводном обмене, свертывании крови, артериальном давлении или массе тела (Liskin et al., 1987). Особое значение при использовании имплантатов имеет очень низкий уровень прогестагена в крови, который намного ниже, чем при использовании других стероидных контрацептивов.
Стерилизация
Стерилизация — наиболее широко используемый в мире метод контрацепции.Более 108 миллионов женщин и 41 миллион мужчин прошли процедуры стерилизации (United Nations, 1989). Стерилизация безопасна и очень эффективна; большинство рисков для здоровья связано с плохой анестезией или хирургической техникой.
Беременность, выявленная после стерилизации маточных труб, может быть результатом зачатия до стерилизации или неудачной стерилизации. Частота неудач, которая зависит от метода окклюзии маточных труб, хирургического опыта и характеристик пациента, оценивается в среднем от 2 до 4 на 1000 в первый год использования (Trussell and Kost, 1987).Когда происходит неудачная стерилизация у женщин, внематочная беременность более вероятна, чем внутриутробная беременность, но абсолютная вероятность внематочной беременности на самом деле ниже, чем при отсутствии метода или даже ВМС.
Стерилизация маточных труб обычно выполняется через разрез брюшной полости. Преимущество вагинального доступа заключается в отсутствии видимых рубцов, но такая процедура увеличивает риск инфекции органов малого таза и, следовательно, используется реже. Фаллопиевы трубы могут быть заблокированы перевязкой (с удалением или без), коагуляцией, использованием униполярного или биполярного тока или механической окклюзией с помощью силиконовых лент или зажимов.Все процедуры, кроме традиционной лапаротомии, можно безопасно выполнять под местной анестезией, что позволяет избежать опасностей, связанных с использованием общей анестезии.
Исследования показывают, что стерилизация маточных труб является исключительно безопасной хирургической процедурой. Сообщается, что летальность составляет всего 4 случая на 100 000 процедур в больницах США (Peterson et al., 1982), но достигает 19 случаев на 100 000 процедур в Бангладеш (Grimes et al., 1982). Большинство смертей вызвано осложнениями, связанными с применением анестезии, даже если общая анестезия не используется.Смертельные случаи произошли также от кровоизлияний и термических травм (Peterson et al., 1983). Сообщения о нефатальных осложнениях различаются. В целом, такие исследования показывают, что серьезные осложнения возникают редко и зависят от хирургического доступа, техники анестезии и метода окклюзии маточных труб.
В литературе не сообщалось о серьезных долгосрочных негативных физиологических эффектах стерилизации маточных труб. Большое внимание уделялось нарушениям менструального цикла, так называемому посттрубному синдрому, который был выявлен в ряде исследований до 1980 года.Эти ранние исследования имели методологические проблемы; Более поздние исследования, лучше спланированные, не обнаружили никаких доказательств посттрубного синдрома. Когда менструальные изменения действительно произошли, примерно столько же женщин испытали улучшение симптомов, сколько испытали вредное изменение (Bhiwandiwala et al., 1983). Многие из наблюдаемых изменений были связаны с прекращением использования ОК или ВМС. Исследования показали противоречивые результаты по вопросу о повышенном риске гистерэктомии после стерилизации. Было высказано предположение, что любая наблюдаемая корреляция может быть объяснена тем фактом, что после стерилизации женщины либо она, либо ее врач могут быстрее прибегнуть к хирургическому лечению любой гинекологической проблемы.
Мужская стерилизация или вазэктомия — это рассечение или закупорка семявыносящего протока для предотвращения переноса сперматозоидов. Несмотря на то, что вазэктомия безопасна, проста и очень эффективна, в большинстве стран она не пользуется популярностью. Большинство пользователей проживают в США, Великобритании, Китае и Индии. Доступ к услугам и мотивационные факторы были названы причинами в целом низкого уровня их использования. Немногие исследования сообщают о каких-либо беременностях после вазэктомии, а в большинстве из них частота неудач составляет менее 1 процента, причем большинство неудач связано с незащищенным половым актом вскоре после вазэктомии или спонтанного воссоединения семявыносящего протока (Trussell and Kost, 1987).
Процедура состоит из изоляции семявыносящего протока, затем его окклюзии путем перевязки (наиболее распространенный подход), коагуляции или наложения клипсы. Чаще всего применяется местная анестезия без премедикации. Риск смерти в результате вазэктомии чрезвычайно низок. Ассоциация добровольной хирургической контрацепции зарегистрировала только два случая смерти, связанных с вазэктомией, связанных с более чем 160 000 процедурами в поддерживаемых ею программах (Ross et al., 1985).
Исследования неизменно не позволяют выявить долгосрочные риски для здоровья, связанные с вазэктомией.В отличие от результатов исследований на животных, по крайней мере шесть эпидемиологических исследований на людях, включая крупное исследование в Китае, показали, что риск инфаркта миокарда не увеличивается в течение 10 лет после вазэктомии (Goldacre et al., 1978, 1979; Walker et al. др., 1981; Петитти и др., 1982; Мэсси и др., 1984; Перрин и др., 1984). Возможные связи между вазэктомией и заболеванием предстательной железы были изучены (Sidney, 1987; Ross et al., 1985). За исключением одного недавнего исследования (Honda et al., 1988), не было обнаружено никакой связи между вазэктомией и заболеванием предстательной железы, и авторы этого исследования предложили правдоподобное альтернативное объяснение результатов. По-прежнему спорна связь между вазэктомией и последующими заболеваниями мочеполовых путей, такими как камни в почках (мочекаменная болезнь). В одном недавнем отчете было обнаружено, что риск образования камней в почках повышен на 70% у мужчин, перенесших вазэктомию (Kronmal et al., 1988). Другие исследования не обнаружили взаимосвязи, но возможность требует дальнейшей оценки.
Традиционные методы
Традиционные методы контрацепции включают периодическое воздержание или ритм, отстранение, спринцевание или полное воздержание. Неполное кормление грудью по требованию откладывает наступление овуляции и, таким образом, также может считаться формой контрацепции. Трудно измерить использование этих методов, поскольку их можно практиковать, не называя контрацепцией. По данным ООН, более 77 миллионов женщин прибегают к одному из этих методов (United Nations, 1989).Периодическое воздержание и отмена намного менее эффективны, чем большинство уже обсуждавшихся современных методов, с частотой неудач около 15–20 процентов в первый год использования (Trussell and Kost, 1987).
То, что грудное вскармливание может обеспечить значительную защиту от беременности, хорошо задокументировано (см. Обзор Hatcher et al., 1988). Показатели беременности среди населения зависят от распространенности и практики грудного вскармливания. Hatcher et al. (1988: 117) заключают: «Грудное вскармливание может быть эффективным методом контроля фертильности для населения, но эффективность грудного вскармливания непредсказуема для отдельной женщины, особенно с западными моделями грудного вскармливания и добавок.»
Периодическое воздержание или ритм основаны на осознании вариаций плодовитости женщины в течение менструального цикла с использованием календаря, базальной температуры тела и / или характера цервикальной слизи. Ритм не несет никакой опасности для здоровья или не имеет неконтрастных преимуществ для женщины. Может возникнуть повышенный риск оплодотворения старой, а не свежей яйцеклетки, что, возможно, приведет к более высокому риску истощения плода или врожденных дефектов. Исследования на животных показали, что возрастные гаметы могут быть связаны с увеличением числа преждевременных абортов и рождаемости. дефекты и двусмысленные ограниченные данные предполагают увеличение числа самопроизвольных абортов.Но исследования на людях неубедительны, ни подтверждая, ни опровергая возможные эффекты (Hatcher et al., 1988; Kambic et al., 1988).
Неизвестно, насколько часто во всем мире используется прерванный половой акт (половой акт). Нет никаких известных биологических побочных эффектов. Спринцевание и другие средства очистки влагалища после полового акта использовались для предотвращения зачатия с тех пор, как стало известно, что эякуляция во влагалище вызывает беременность. Этот метод не только крайне неэффективен для контрацепции, но также значительно увеличивает риск вагинальной инфекции.Спринцевание связано с повышенным риском ВЗОМТ, хотя эта связь не может быть причинной. Исследование случай-контроль показало, что у женщин, которые часто спринцевались, риск внематочной беременности в 4,4 раза выше (Chow et al., 1985).
Размеры новых исследований
Очевидно, что ни один современный метод контрацепции не может полностью избавить от последствий для здоровья, будь то неблагоприятные или полезные, или и то, и другое. Оральные контрацептивы, повышающие риск различных сердечно-сосудистых заболеваний, также защищают от ВЗОМТ, внематочной беременности и двух видов рака репродуктивной системы.Барьерные методы контрацепции, которые могут снизить передачу заболеваний, передающихся половым путем, также связаны с повышенным риском беременности. Стерилизация, как правило, чрезвычайно безопасная процедура, но при неправильном выполнении может быть опасной.
Приоритеты дальнейших исследований безопасности должны определяться частотой серьезных заболеваний в стране. Например, там, где рак печени уже представляет проблему, исследования в области контрацепции должны быть сосредоточены на влиянии методов контрацепции на это заболевание.В то же время исследования должны отвечать на сообщения о случаях, которые являются особенно необычными. Вывод о том, что в 9 из 10 случаев редкого заболевания использовался один и тот же метод контрацепции, указывает на необходимость дальнейших исследований. Эти решения далеко не простые. Нельзя игнорировать повсеместные заботы и опасения населения или правительства, даже если эмпирические данные отрицают их важность. Тем не менее, у нас остается ряд вопросов. При каком уровне заболеваемости становится необходимым эпидемиологическое исследование? Какой уровень риска приемлем для продолжения маркетинга конкретного метода? Насколько важны неприятные, но не смертельные побочные эффекты?
Текущие исследования по тестированию новых вариантов существующих методов контрацепции, а также разработка новых методов должны быть продолжены.Долгосрочные эффекты большинства методов могут быть определены только после многих лет использования, что требует повторных и длительных исследований. Когортные исследования необходимы для оценки общей картины смертности и заболеваемости, связанной с использованием противозачаточных средств, а исследования методом случай-контроль необходимы для оценки связанных с контрацептивами рисков для конкретных заболеваний. Более того, постоянное наблюдение за использованием всех гормональных контрацептивов как в развитых, так и в развивающихся странах имеет решающее значение.
В заключение, уместно рассмотреть различные риски использования противозачаточных средств.Из-за неопределенности, связанной с различными рисками для здоровья, связанными с каждым методом контрацепции, и методологической сложностью, присущей такому анализу, окончательный общий риск не может быть рассчитан с помощью метода (оценки рисков см. В Ory et al., 1983). Однако в развивающихся странах, где материнская смертность высока, а заболевания, связанные с контрацепцией, такие как инфаркт миокарда, не распространены, нет никаких сомнений в том, что контрацепция безопаснее, чем беременность и роды.
Любое решение относительно использования противозачаточных средств должно основываться не только на неконтрацептивных рисках и преимуществах, но и на эффективности метода.Также необходимо учитывать жизненную ситуацию каждого человека и уровень риска, свойственный его или ее характеристикам. Наконец, необходимо также учитывать жизненные последствия деторождения для матери и ребенка. Теперь мы обратимся к последствиям контролируемой фертильности для здоровья детей, снова с особым вниманием к категориям повышенного риска.
- 1
Примерно 6 процентов британских женщин и 9 процентов американских женщин заболевают раком груди в течение своей жизни (Schlesselman et al., 1988).
- 2
Ни DMPA, ни NET не были одобрены для использования в США. См. Ричард и Лазанья (1987) для обзора дебатов об одобрении.
Противозачаточные таблетки: Вредны ли на ранних сроках беременности?
Вызывают ли противозачаточные таблетки врожденные дефекты, если их принимать на ранних сроках беременности?
Ответ Ивонн Батлер Тобах, доктор медициныПрием противозачаточных таблеток на ранних сроках беременности не увеличивает риск врожденных дефектов.
Хотя некоторые исследования предполагают связь между использованием противозачаточных таблеток в период до зачатия и повышенным риском низкой массы тела при рождении, преждевременных родов или врожденных аномалий мочевыводящих путей, эти опасения обычно не наблюдались в клиническом опыте.
Противозачаточные таблетки в целом снижают риск беременности и риск имплантации оплодотворенной яйцеклетки вне матки (внематочная беременность), что чаще всего происходит в одной из труб, по которым яйца выводятся из яичников в матку (фаллопиевы трубы).Однако, если вы забеременеете, принимая противозачаточные средства, содержащие только прогестин (мини-пили), вероятность того, что беременность будет внематочной, немного выше.
В качестве меры предосторожности, если вы подозреваете, что беременны, сделайте домашний тест на беременность. Если домашний тест на беременность положительный, прекратите прием таблетки. Если пройти домашний тест на беременность невозможно, прекратите прием противозачаточных таблеток, пока беременность не будет подтверждена или исключена. А пока используйте другой метод контроля рождаемости — например, презервативы.
Если вы обеспокоены тем, что принимали противозачаточные таблетки до того, как узнали, что беременны, поговорите со своим врачом, но будьте уверены, что риск невелик.
с
Ивонн Батлер Тобах, доктор медицины
- Кормление грудью во время беременности
- Длина шейки матки
- Батлер Тобах Ю., доктор медицины (заключение эксперта). Клиника Мэйо, Рочестер, Миннесота, 3 июня 2017 г.
- Кауниц AM.Консультации и выбор противозачаточных средств. https://www.uptodate.com/home. По состоянию на 17 мая 2017 г.
- Charlton BM, et al. Использование оральных контрацептивов матерями и риск врожденных дефектов в Дании: проспективное общенациональное когортное исследование. BMJ. 2016; 352: h6712.
- Aronson JK, et al. Гормональные контрацептивы — перорально. В: Побочные эффекты лекарств Мейлера. 16-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2016 г. https://www.clinicalkey.com. По состоянию на 17 мая 2017 г.
- Кауниц AM.Таблетки, содержащие только прогестин (СОЗ), для контрацепции. https://www.uptodate.com/home. По состоянию на 17 мая 2017 г.
Продукты и услуги
- Книга: акушерство
- Книга: Руководство клиники Майо по здоровой беременности
.
Противозачаточные таблетки: можно принимать бесконечно?
Как долго я могу безопасно принимать противозачаточные таблетки?
Ответ Ивонн Батлер Тобах, М.Д.Пока вы в целом здоровы, вы можете безопасно принимать противозачаточные таблетки столько, сколько вам нужно, или до наступления менопаузы. Это относится как к комбинированным эстроген-прогестиновым противозачаточным таблеткам, так и к таблеткам, содержащим только прогестин.
Однако определенные состояния здоровья повышают риск использования противозачаточных таблеток, содержащих эстроген. На протяжении всей жизни и с возрастом могут быть случаи, когда таблетки, содержащие эстроген, не рекомендуются. Например, ваш врач может порекомендовать другую форму контроля над рождаемостью, если вы:
- Курильщик старше 35 лет
- Только что родили
- У вас нарушение свертываемости крови, неконтролируемое высокое кровяное давление, определенные проблемы с сердцем или кровеносными сосудами, рак груди, определенные проблемы с печенью, заболевание желчного пузыря, мигрень с аурой, волчанка, длительный диабет или осложнения диабета
Таблетки, содержащие только прогестин, по-видимому, являются безопасной альтернативой для многих женщин, которые не могут использовать противозачаточные таблетки, содержащие эстроген, из-за одного из перечисленных выше условий.Как и таблетки, содержащие эстроген, таблетки, содержащие только прогестин, не могут быть рекомендованы женщинам с раком груди или некоторыми проблемами с печенью.
Прием противозачаточных таблеток может снизить риск некоторых видов рака. Например, прием противозачаточных таблеток любого типа может снизить риск рака эндометрия. А противозачаточные таблетки, содержащие эстроген, могут снизить риск рака яичников и колоректального рака.
С другой стороны, исследования показывают, что длительное употребление эстроген-содержащих противозачаточных таблеток связано с повышенным риском рака шейки матки.Этот риск увеличивается, чем дольше вы принимаете таблетки. Но как только вы перестанете принимать таблетки, риск рака шейки матки начнет снижаться. Примерно через 10 лет после прекращения приема противозачаточных таблеток риск рака шейки матки возвращается к тому же уровню, что и для женщин, которые никогда не принимали противозачаточные таблетки.
Влияние противозачаточных таблеток, содержащих эстроген, на риск рака груди неясно. Некоторые исследования показывают, что прием противозачаточных таблеток, содержащих эстроген, немного увеличивает риск рака груди, но через 10 или более лет после прекращения приема таблеток риск рака груди возвращается к тому же уровню, что и у женщин, которые никогда не принимали противозачаточные таблетки.Другие исследования не подтверждают связь между эстрогеносодержащими противозачаточными таблетками и раком груди.
Таблетки, содержащие только прогестин, не влияют на риск рака шейки матки или груди.
Периодический перерыв в приеме противозачаточных таблеток не приносит пользы и может увеличить риск образования тромбов или нежелательной беременности. Если вас беспокоит длительное использование противозачаточных таблеток, обсудите риски и преимущества со своим врачом. Он или она может помочь вам взвесить все «за» и «против» других видов контрацепции.
с
Ивонн Батлер Тобах, доктор медицины
- Противозачаточные таблетки от прыщей?
- Могут ли противозачаточные таблетки вызывать врожденные дефекты?
- Hatcher RA, et al., Eds. Противозачаточные технологии. 21-е изд. Издатели компании Ayer; 2018.
- Hatcher RA, et al. Управление контрацепцией на 2019-2020 годы: для вашего кармана.